Как себя вести в период пандемии пациенту с хроническим заболеванием печени и желудочно-кишечного тракта?
В связи с риском более тяжелого течения COVID-19 и развития обострения заболевания пациентам, имеющим хронические заболевания органов пищеварения, необходимо особенно тщательно соблюдать все санитарно-эпидемиологические меры для снижения риска инфицирования.
Таким пациентам показано проведение профилактической вакцинации. Исключение составляют больные аутоиммунными заболеваниями (такими как аутоиммунный гепатит, болезнь Крона, язвенный колит, аутоиммунный панкреатит). В таких случаях пациенту рекомендуется проконсультироваться со специалистом перед принятием решения о вакцинации.
К наиболее уязвимым категориями больных, имеющих более высокий риск осложнений в связи с развитием COVID-19, относятся:
- пациенты с циррозом печени (особенно декомпенсированным), раком печени, пациенты после трансплантации печени
- пациенты с аутоиммунными заболеваниями, получающие иммуносупрессивную (то есть подавляющую иммунные реакции) терапию
- пациенты с неалкогольной , поскольку у них, как правило, имеются такие факторы риска тяжелого течения COVID-19 как ожирение, , гипертония
- пациенты, имеющие тяжелые эрозивно-язвенные поражения слизистой оболочки пищевода, желудка
Все пациенты групп риска в период пандемии должны продолжать лечение своего основного заболевания, согласованное с лечащим врачом.
В частности, должна быть продолжена терапия противовирусными препаратами хронического гепатита В и С. В случаях впервые выявленного в период пандемии вирусного гепатита противовирусная терапия может быть назначена. Следует иметь в виду информацию, что некоторые противовирусные препараты (софосбувир и другие), применяющиеся для лечения вирусного гепатита, как показали исследования, оказывают подавляюще действие на COVID-19. Возможность начала противовирусной терапии или целесообразность отложить ее проведение на постэпидемический период необходимо согласовать с лечащим врачом- гепатологом.
Пациенты с аутоиммунными заболеваниями, получающие иммуносупрессивные препараты (преднизолон, азатиоприн, метотрексат, биологические препараты моноклональных антител и др), должны продолжать лечение, не снижая дозировок и не предпринимая самостоятельных попыток отмены лечения. Наиболее важным для больного является поддержание ремиссии аутоиммунного заболевания. К тому же эта иммуносупрессивная терапия в случаях инфицирования снижает риск развития наиболее тяжелой формы COVID-19, сопровождающейся так называемым цитокиновым штормом.
Особую группу риска представляют больные жировой болезнью печени
Для них критически важно в период пандемии соблюдение диеты с ограничением простых углеводов (мучного, сладкого), соли, ограничение калорийности пищи, исключение алкоголя, регулярные физические нагрузки и продолжение тщательного контроля и , гипертонии
Пациентам, страдающим (), хроническим , язвенной болезнью, в условиях пандемии надо согласовывать с лечащим врачом возможность отложить проведение дополнительных (например, теста на хеликобактер) и плановых (в том числе ) исследований. Рекомендованная терапия антисекреторными и защищающими слизистую препаратами должна быть продолжена. Терапию, направленную на устранение хеликобактерной инфекции с применением антибактериальных препаратов, врач может назначить только по срочным показаниям. В большинстве случаев ее целесообразно отложить до разрешения эпидемиологической ситуации. Это связано с тем, что применение антибактериальной терапии связано с некоторым снижением иммунной защиты, с развитием устойчивости к антибиотикам, что в период пандемии нежелательно.
Меры первой помощи при поносе
Если у вас возникла диарея и другие признаки расстройства ЖКТ, не стоит откладывать обращение к врачу. Специалист быстро поставит правильный диагноз и назначит лечение. Однако до приезда врача можно облегчить свое состояние:
● пить больше жидкости (вода, компоты из сухофруктов, крепкий чай), чтобы предупредить обезвоживание
● отказаться от тяжелой жирной пищи, мучного, сладостей, специй и пряностей, свежих овощей и фруктов
● употреблять больше крахмалистой мягкой пищи — каши, тушеные овощи, картофельное пюре, несладкая выпечка из муки высшего сорта
● выпить энтеросорбенты (Сорбекс, Энтеросгель, Полисорб, Лактофильтрум)
Профилактика
Предупредить боли в желудке, запоры и вздутие живота можно с помощью рационального питания. Сбалансированный рацион, отказ от тяжелой пищи являются основой профилактики всех заболеваний желудочно-кишечного тракта, а значит, условием нормального опорожнения кишечника.
Если учесть разнообразие возможных причин таких нарушений, можно сделать вывод о том, что залогом отсутствия запоров является внимание к общему состоянию здоровья.
Так, при наличии эндокринных заболеваний следует регулярно наблюдаться у терапевта и эндокринолога. Врачи Шульпекова и Ивашкин подчеркивают, что «сроки появления запора у больных сахарным диабетом зависят от тяжести течения заболевания» (Шульпекова О. Ю., Ивашкин В. Т., 2004, с. 49)
Поэтому важно контролировать хронические заболевания, корректировать развивающиеся нарушения.
При хронических гастроэнтерологических заболеваниях также необходимо регулярно посещать врача.
Задержка стула в сочетании с повышенным газообразованием возникает в результате применения некоторых лекарств. Эти симптомы являются побочными эффектами некоторых нестероидных противовоспалительных средств, антибиотиков, антидепрессантов, медикаментов для регуляции работы сосудов и сердца, гормональных медикаментов, препаратов железа и пр.
При этом профилактика состоит исключительно в подборе подходящего препарата врачом, самостоятельно отменять средства не стоит. Посетите лечащего врача повторно при развитии нежелательных побочных действий, он обязательно подберет альтернативный курс терапии или изменит дозировку.
Если это невозможно, на помощь придут симптоматические препараты — слабительные с мягким действием, которые можно применять длительное время без риска развития привыкания и осложнений.
При отсутствии серьезных ограничений отличным методом профилактики служит движение: важно не допускать застойных явлений, заниматься физической культурой, делать перерывы при сидячем характере работы.
Методики лечения
Терапия предполагается комплексная – диета и прием лекарств, а в сложных случаях показана операция.
Консервативная терапия
Пациентам назначают стол №5 по Певзнеру. Из рациона исключают жареное, жирное, алкоголь, газированные напитки и продукты, вызывающие газообразование. Главная цель этой диеты – снизить нагрузку на билиарную систему и предотвратить резкий отток желчи. Если выраженной боли нет, можно питаться как обычно, но без вредных продуктов. Питание должно быть разнообразным и полноценным. Есть надо 4-6 раз в день маленькими порциями. Диету нужно совмещать с приемом витаминов группы В, а также Е, К, А, С.
- Желчегонные препараты.
- Антибиотики широкого спектра.
- Спазмолитики.
- Отказ от курения и активный образ жизни.
Хирургическое лечение
Операция проводится тогда, когда есть какая-то преграда, которую нужно удалить. Это может быть киста, опухоль, рубец. При различных заболеваниях применяются разные методы:
Заболевания желчных и печеночных протоков и их проявления
Причины болезней желчевыводящих протоков:
- паразиты;
- опухоли слизистой оболочки и подслизистого слоя;
- неоднородная консистенция желчи;
- повреждение протока кальцинатами.
Основная группа риска – женщины, потому что они чаще, чем мужчины, испытывают гормональные проблемы и страдают от лишнего веса.
Закупорка протоков
Чаще всего протоки закупориваются из-за желчнокаменной болезни. К непроходимости также может привести опухоль, воспаление стенок протоков, киста, глистная инвазия, бактериальная инфекция.Сужение протоков (стриктуры)
Главная причина такой патологии – перенесенная операция по удалению желчного пузыря или опухоли, кисты в протоке. Долгое время после операции сохраняется воспаление, что и приводит к сужению. Пациент теряет аппетита, испытывает боль в правом боку, у него повышается температура тела.
Стяжки и рубцы
Стенки протока замещаются рубцовой тканью вследствие воспаления, вызванного склерозирующим холангитом. В результате нарушается отток желчи, она всасывается в кровь и застаивается в желчном пузыре. Симптомов никаких нет, но при этом по мере развития заболевания происходит гибель печеночных клеток.
Отечность
Стенки желчных протоков уплотняются вследствие катарального воспаления. При этом возникает переполненность кровеносных сосудов, отекает слизистая оболочка протока, на стенках скапливаются лейкоциты, эпителий отслаивается. Часто такое заболевание переходит в хроническую форму. При этом больно постоянно испытывает дискомфорт в правом боку, его мучает тошнота, случается рвота.
Желчнокаменная болезнь
Камни в билиарной системе образуются вследствие застоя желчи в желчном пузыре и нарушения холестеринового обмена. Для лечения назначаются лекарства, под действием которых камни выходят из желчного пузыря через протоки. Больной при этом чувствует колющую, режущую боль в правом боку. Большой камень может частично или полностью перекрыть проток. Это называется «спазм желчного пузыря». Его симптомы – боль, тошнота, рвота.
Опухоли и метастазы при раке
Опухоль Клацкина часто обнаруживают у пожилых пациентов с проблемами билиарной системы. В 50 % случаев злокачественная опухоль образуется в общем желчном протоке. Если ее не лечить, то появляются метастазы, поражающие регионарные лимфоузлы, поджелудочную железу, печень. Болезнь можно обнаружить на ранней стадии, если не игнорировать симптомы: боль в правом подреберье, которая отдает в шею и лопатку.
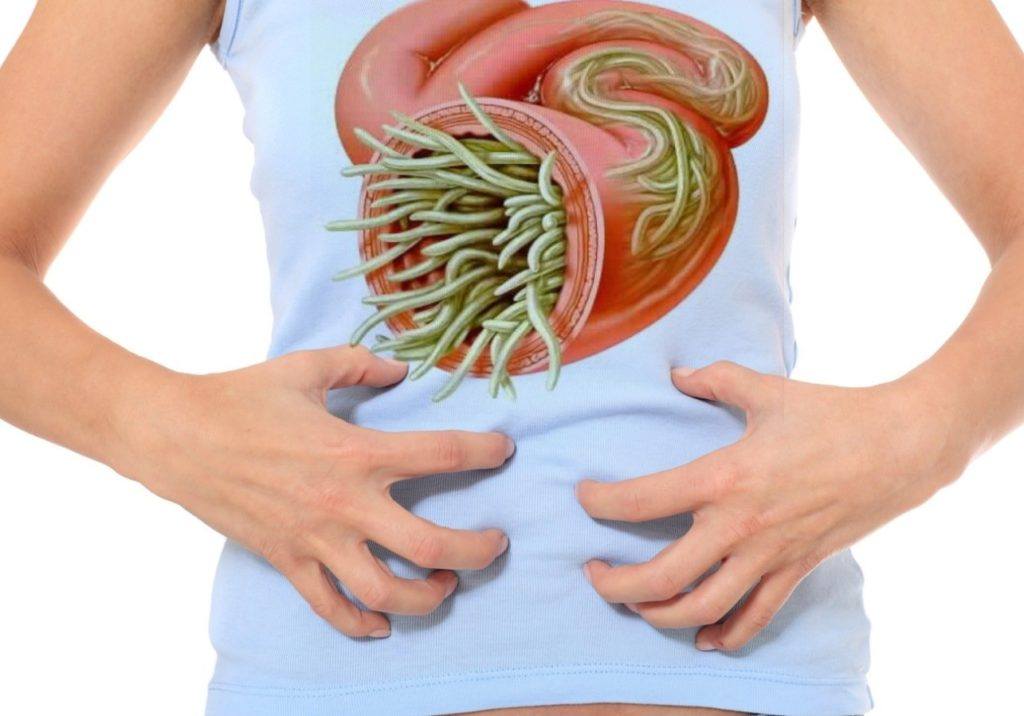
Паразиты
В желчном пузыре и протоках могут появиться трематоды, лямблии, сосальщики. Они вызывают хроническое воспаление стенок желчного пузыря, нарушают сокращательную функцию протоков.
Дискинезия
При этом заболевании нарушается согласованность сокращения стенок желчного пузыря и его протоков. В результате желчь поступает в 12-перстную кишку в дефиците или избытке, что нарушает процесс пищеварения и усвоения питательных веществ.
Холангит
Воспаление желчных протоков возникает, когда они закупориваются либо инфицируется бактериями печеночный секрет. Воспаление бывает трех видов:
- острое, возникающее неожиданно, – у человека болит голова, желтеет кожа, появляется колющая боль в правом подреберье, которая отдает в плечо и шею;
- хроническое – слабый болевой синдром справа, повышение температуры тела, вздутие верхней части живота;
- склерозирующее – симптомов нет, а при отсутствии лечения развивается печеночная недостаточность, вылечить которую нельзя.
Расширение
Чаще всего возникает из-за усиленной сократимости стенок желчного пузыря. Есть и другие причины – закупорка общего протока опухолью или камнем, неправильная работа сфинктеров. В результате в желчевыводящей системе повышается давление, протоки расширяются.
Билиарная атрезия
Это закупорка или отсутствие желчевыводящих путей. Болезнь обнаруживают у новорожденных. У ребенка кожа становится желто-зеленой, темнеет моча, а кал приобретает бело-серый цвет. Если патологию не лечить, ребенок не проживет больше полутора лет.
Физические упражнения
Некоторые упражнения способны улучшить перистальтику кишечника:
- Лягте на спину, положите руки на живот, сделайте глубокий вдох, выпячивая живот. На выдохе втяните его и слегка надавите руками, другой вариант упражнения состоит в аккуратном массировании по часовой стрелке.
- Положение тела стоя, на вдохе отведите руки за голову, потянитесь, втягивая живот. На выдохе опустите руки, вытяните их вдоль тела.
Лежа на спине выдохните и согните левую ногу в колене, подтягивая ее к животу, опустите, делая вдох. Повторите то же упражнение для правой ноги. Можно усложнить это упражнение, выполнив движения ногами —«велосипед».

Для улучшения работы кишечника возьмите за привычку уделять несколько минут в день ходьбе на месте. Полезными будут подъемы прямых ног вперед-вверх, а также ходьба с перекатыванием с пятки на носок.
При выборе вида спорта лучше руководствоваться общим состоянием здоровья. Меньше всего противопоказаний у плавания, оно разрешено даже при заболеваниях опорно-двигательного аппарата и помогает эффективно бороться с запорами.
Важно проконсультироваться с врачом по поводу лечения запоров и вздутия живота. Могут существовать определенные ограничения, и только специалист подскажет, как справиться с проблемой.. Статья имеет ознакомительный характер
Авторы не несут ответственности за качество оказания услуг третьими лицами и за возможные осложнения.
Статья имеет ознакомительный характер. Авторы не несут ответственности за качество оказания услуг третьими лицами и за возможные осложнения.
Список литературы
- Осипенко М. Ф., Шрайнер Е. В. Вечно актуальная проблема запора // РМЖ «Медицинское обозрение». — 2014. — №31. — С. 2230.
- Шульпекова Ю. О. Алгоритм лечения запора различного происхождения // Регулярные выпуски РМЖ. — 2007. — №15. — С. 1165.
- Шульпекова Ю. О. Запор и методы его лечения // Приложение РМЖ «Болезни органов пищеварения». — 2006. — №2. — С. 90.
- Шульпекова Ю. О., Ивашкин В. Т. Патогенез лечения запоров // Приложение РМЖ «Болезни органов пищеварения». — 2004. — №1. — С. 49.
Лечение
Для нормализации стула в домашних условиях, вводятся строгие пищевые ограничения, исключающие употребление продуктов, стимулирующих кишечную перистальтику и секрецию воды в просвет кишечника. С лечебной целью назначается диета для нормализации стула (стол № 4 по Певзнеру). Для профилактики обезвоживания, назначаются растворы для регидратации, в составе которых присутствует оптимальное количество электролитов и глюкозы.
Дополнительно могут быть назначены обволакивающие и вяжущие лекарственные средства, кишечные сорбенты. При тяжелой острой диарее и значительной потери жидкости, пациенту назначают капельное введение физиологических растворов и растворов электролитов. Если диарея имеет инфекционную природу, то дополнительно назначаются антибиотики. Причины и лечение частого жидкого стула у взрослого необходимо обсуждать с врачом на очной консультации.
Независимо от природы данного состояния, при диарее существенно нарушается баланс кишечной микрофлоры, что влечет за собой развитие дисбактериоза. Восстановить популяцию кишечных бактерий помогает приём метапребиотика Стимбифид Плюс. В состав этого натурального средства входит лактат кальция, фруктополисахариды и фруктоолигосахариды.
Все ингредиенты полностью натуральны и безопасны для здоровья, не вызывают привыкание и аллергические реакции, поэтому могут быть использованы в любом возрасте, при любых сопутствующих заболеваниях. Принимать Стимбифид Плюс необходимо с момента начала диареи с целью восстановления нормальной микрофлоры кишечника. Данное средство полностью совместимо с любыми лекарственными препаратами, поэтому может быть использовано в составе комбинированной терапии.
24.06.2021
16919
12
/ Доктор Стимбифид
Причины и факторы развития панкреатита
- Неправильное питание. Поджелудочная железа относится к пищеварительной системе, поэтому чувствительна к неправильному питанию. Злоупотребление острой, жирной, жареной пищей вызывает повышенную выработку желчи и панкреатических ферментов. Усиленное поступление желчи в 12-перстную кишку становится причиной обратного заброса ферментов в поджелудочную железу, развивается билиарный панкреатит.
- Злоупотребление алкоголем.
- Желчекаменная болезнь, калькулезный холецистит. Выход протока поджелудочной железы находится прямо напротив фатерова сосочка — выхода общего желчного протока (холедоха). Это напрямую связывает билиарный панкреатит с заболеваниями желчевыводящих путей.
- Травмы. Воспаление поджелудочной железы может развиться на фоне травмы или повреждения (например, вследствие хирургического вмешательства).
- Вирусные или бактериальные инфекции. Воспалительный процесс может быть спровоцирован бактериальной инфекцией (кампилобактериями, микоплазмой, др.) или вирусами (Коксаки, гепатита, свинки, др.).
- Прием лекарственных препаратов. Поджелудочная железа чувствительна к приему гормональных препаратов (кортикостероидов, эстрогенов), а также ряда других лекарственных средств.
- Гастрит, гастродуоденит. Повышенная концентрация соляной кислоты в желудке стимулирует выработку ферментов поджелудочной железы и может спровоцировать их раннее созревание с развитием воспалительного процесса. Воспаление желудка (гастрит) зачастую сочетается с дуоденитом — воспалением 12-перстной кишки, из которой оно может распространиться на поджелудочную железу.
- Гельминтоз. Гельминты — это паразиты, которые выделяют в процессе жизнедеятельности токсины, способные спровоцировать воспаление.
- Эндокринные заболевания. Поскольку поджелудочная железа относится не только к пищеварительной, но также к эндокринной системе, ее воспаление бывает вызвано гормональными сбоями.
В 40% случаев острый панкреатит бывает связан с алкоголизмом, в 20% случаев — с болезнями желчевыводящих путей (желчекаменной болезнью, холециститом), в остальных 40% случаев — с другими причинами.
Причины возникновения
К основным причинам поноса у взрослого по утрам и в другое время суток, можно отнести:
- Кишечные инфекции. Так называемая секреторная диарея, развивается при энтеровирусной инфекции и холере. Оба вида инфекции вызывают острую и обильную диарею со значительной потерей жидкости и электролитов. Подобная диарея требует незамедлительного медикаментозного вмешательства. Чаще всего возбудители энтеровирусной инфекции и холеры попадают в просвет кишечника алиментарным путём, при употреблении некачественной питьевой воды, через немытые руки, а также через немытые или недостаточно термически обработанные продукты питания.
- Мальабсорбция. Это состояние характеризуется нарушением процесса переваривания пищи и всасывания питательных элементов в кишечнике. В данном случае у человека развивается так называемая осмолярная хроническая диарея.
- Бесконтрольное употребление сорбитола, антацидов и слабительных солей (магния сульфата).
- Нарушение моторно-эвакуаторной функции кишечника. Это состояние может сопровождаться как усилением, так и снижением кишечной моторики. Это осложнение чаще возникает при синдроме раздражённого кишечника и именуется функциональной диареей.
- Острые кишечные инфекции (дизентерия, сальмонеллёз). По аналогии с холерой и энтеровирусной инфекцией, возбудители дизентерии и сальмонеллеза попадают в организм алиментарным путём.
- Различные заболевания кишечника, к которым можно отнести энтероколиты, энтериты и туберкулёз кишечника.
К дополнительным предрасполагающим факторам развития хронической диареи у взрослых, можно отнести прием отдельных видов антибиотиков (цефалоспорины, линкомицин, клиндамицин, ампициллин), противоаритмических средств (пропранолол), солей калия, антикоагулянтов, а также препаратов с экстрактом наперстянки. Острое расстройство стула у взрослых может развиваться на фоне язвенного колита и болезни Крона.
Питание
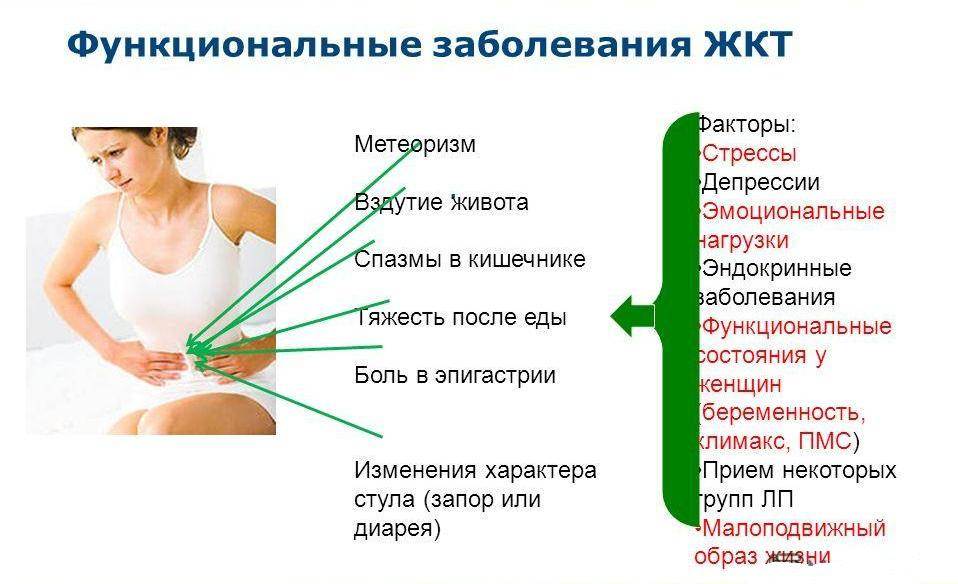
При частых запорах и вздутиях живота специалисты рекомендуют соблюдать диету с высоким содержанием клетчатки. Пищевые волокна усиливают перистальтику кишечника, что способствует продвижению каловых масс. В ежедневный рацион следует включать следующие продукты:
- свежие фрукты — абрикосы, сливы, персики, инжир;
- овощи — баклажаны, артишоки, фенхель;
- крупы — гречку, перловку, пшеницу;
- сухофрукты — чернослив, курагу, изюм;
- пшеничные и ржаные отруби;
- семена льна, кунжут, мак.
В меню также рекомендуют включать кисломолочные продукты — кефир, йогурт, ряженку, простоквашу. В них содержатся бифидо- и лактобактерии, восстанавливающие микробный баланс.
Лечебное действие диеты с высоким содержанием пищевых волокон доказано. Этот компонент увеличивает объем каловых масс, размягчает их, мягко стимулирует кишечную перистальтику
Важно сочетать такую диету с достаточным количеством жидкости.
Режим питания при запорах включает в себя отказ или строгое ограничение продуктов, которые закрепляют стул и могут стимулировать повышенное газообразование. К ним относят следующие:
- творог;
- крепкий черный чай;
- рис, сухари;
- бобовые, газировка;
- капуста, свежий хлеб;
- гранаты, гранатовый сок.
Рацион может включать зерновые, сухофрукты, морскую капусту, косточковые ягоды, рассыпчатые каши, бананы, растительные масла.

В редких случаях диета предусматривает ограничение употребления пищевых волокон. Так, при запорах с замедленным транзитом клетчатка может стать причиной усиления вздутия живота и формирования каловых завалов.
Шульпекова акцентирует внимание на том, что «богатая волокнами диета и объемные агенты не рекомендуются также при болезненных патологических процессах в области прямой кишки и при одновременном с запором парадоксальном подтекании или недержании кала. При указанных состояниях содержание пищевых волокон в пище этих больных должно быть, наоборот, несколько снижено («низкошлаковая диета»)» (Шульпекова, 2006, с
90).
Именно поэтому мы подчеркиваем важность диагностики — важно выяснить причины нарушений, чтобы правильно подобрать диету.
Лечение
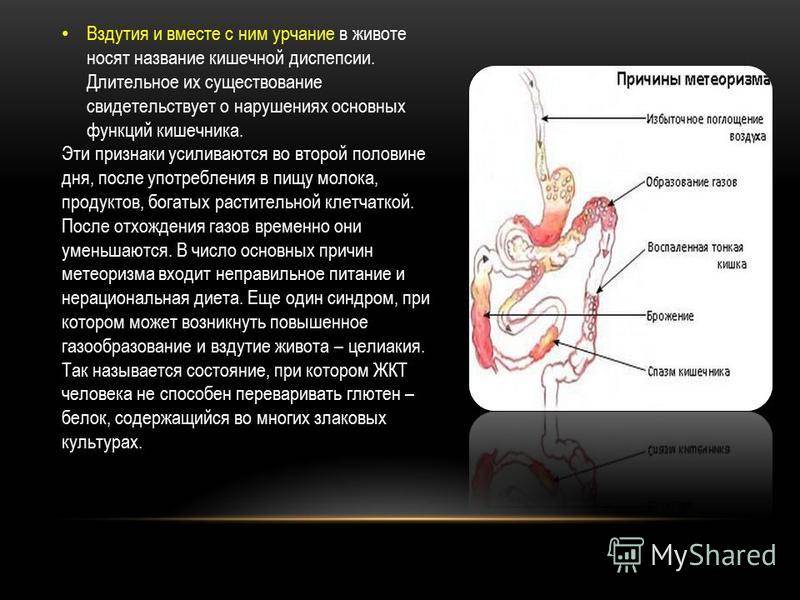
Если повышенное газообразование имеет алиментарную природу и вызвано погрешностями в питании, то из ежедневного рациона исключают такие продукты:
- Газированные напитки.
- Алкоголь.
- Сдобная выпечка.
- Кондитерские изделия и сладости.
- Бобовые.
- Ржаной хлеб.
- Спаржа.
- Грибы.
- Мясные, овощные и рыбные консервы.
- Свежие овощи и фрукты, богатые растительной клетчаткой.
Симптоматическая терапия урчания в животе включает прием таких фармацевтических средств:
- Энтеросорбенты.
- Ферментативные препараты и пеногасители.
- Пробиотики, пребиотики и метапребиотики.
Если данный симптом вызван кишечной инфекцией, то в первую очередь назначаются антибактериальные препараты, способные подавить рост и развитие болезнетворных микроорганизмов.
Максимальная эффективность в борьбе с метеоризмом на фоне дисбиоза кишечника, наблюдается при использовании метапребиотиков. Эта группа средств содержит натуральный питательный субстрат, который необходим для размножения собственной микробиоты. Метапребиотик Стимбифид Плюс содержит не только фруктоолигосахариды и фруктополисахариды, но и лактат кальция, который стимулирует рост и размножение полезных кишечных бактерий.
При попадании компонентов метапребиотика в просвет ЖКТ наблюдается не только стимуляция роста полезных микроорганизмов, но и подавление болезнетворной микрофлоры. Стимбифид Плюс используется не только для борьбы с дисбактериозом, но и для нормализации пищеварения, а также в составе комплексной терапии кишечных инфекций. Метапребиотик отличается мягким и безопасным воздействием на организм, поэтому может быть использован в любом возрасте, независимо от причины развития метеоризма.
Стимбифид Плюс используется и для профилактики данного состояния.
08.07.2020
50292
32
/ Доктор Стимбифид
Если Вы все-таки заболели COVID-19
Важно сообщить врачу, проводящему терапию COVID-19, об имеющемся у Вас хроническом заболевании, а также о принимаемых лекарственных препаратах. Это позволит врачу выбрать наиболее безопасное для Вас лечение, избежать назначения лекарств, которые могут неблагоприятно взаимодействовать с постоянно принимаемыми Вами препаратами
Это позволит врачу выбрать наиболее безопасное для Вас лечение, избежать назначения лекарств, которые могут неблагоприятно взаимодействовать с постоянно принимаемыми Вами препаратами.
Если у Вас хроническое заболевание печени, при инфицировании COVID-19 следует избегать передозировки парацетамола (не более 2 грамм в сутки), а также минимизировать прием нестероидных противовоспалительных препаратов. Не отменять постоянно получаемое по поводу заболевания печени лечение, обсудить с лечащим врачом добавление препарата урсодезоксихолиевой кислоты для профилактики и лечения лекарственного повреждения печени.
Если у Вас аутоиммунное заболевание печени или кишечника, врачи рекомендуют продолжать постоянно принимаемую терапию, но прием таких препаратов как азатиоприн, метотрексат может быть временно приостановлен.
Если у Вас ГЭРБ, , то среди антисекреторных препаратов надо отдать предпочтение рабепразолу или пантопрозолу – более безопасным в плане риска лекарственных взаимодействий
Важно избегать или минимизировать прием нестероидных противоспалительных препаратов. Врачи в период заболевания COVID-19 для профилактики осложнений рекомендуют дополнительно принимать препараты, обладающие защитным действием на слизистую оболочку пищевода и желудка (ребамипид и др)
Симптомы
С учетом характера течения, выделяют такие клинические симптомы диареи:
- Острая форма. Для острой диареи характерен частый водянистый стул, который может содержать фрагменты крови или слизи. К дополнительным симптомам относятся повышенное газообразование в кишечнике, боль в околопупочной области, тошнота и рвота, сухость во рту, повышение или снижение температуры тела, общая слабость, утомляемость, снижение массы тела, сухость кожных покровов.
- Хроническая форма. При хронической диареи, человека также беспокоят частые позывы к дефекации, при этом в испражнениях могут наблюдаться примеси слизи, крови или жировые вкрапления. К сопутствующим симптомам относится боль в животе, метеоризм, рвота и тошнота, болезненные позывы к опорожнению кишечника (тенезмы).
Для того чтобы избежать тяжелых осложнений диареи, при её возникновении, рекомендовано не откладывать визит к врачу. В данном случае необходима консультация гастроэнтеролога. При необходимости, может потребоваться консультация инфекциониста или хирурга.
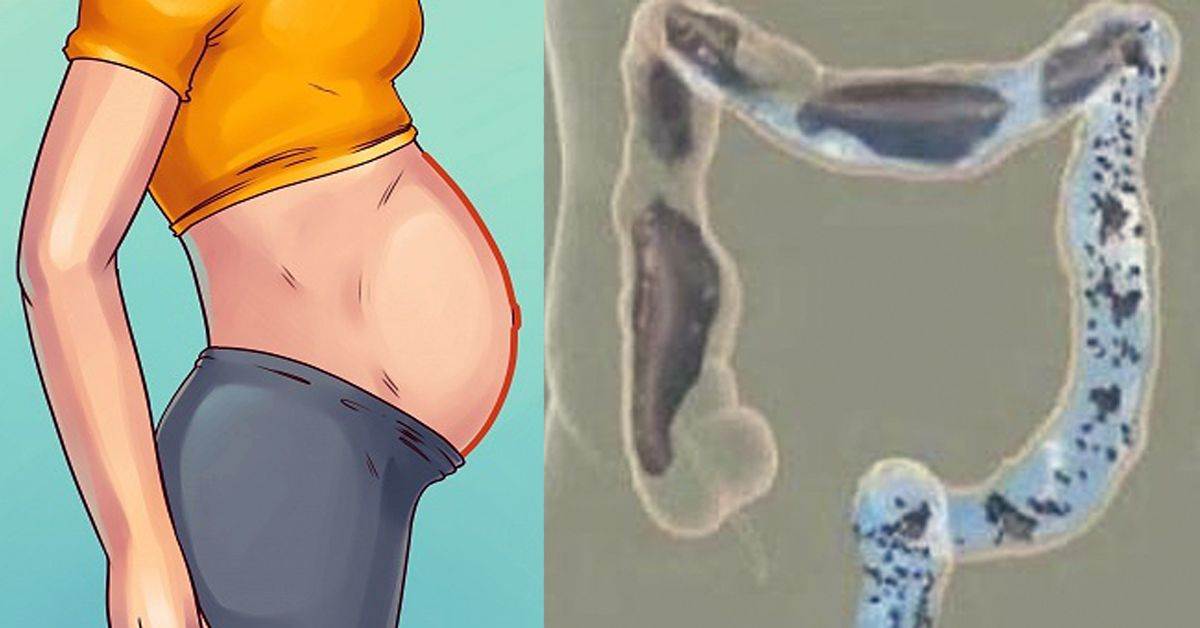
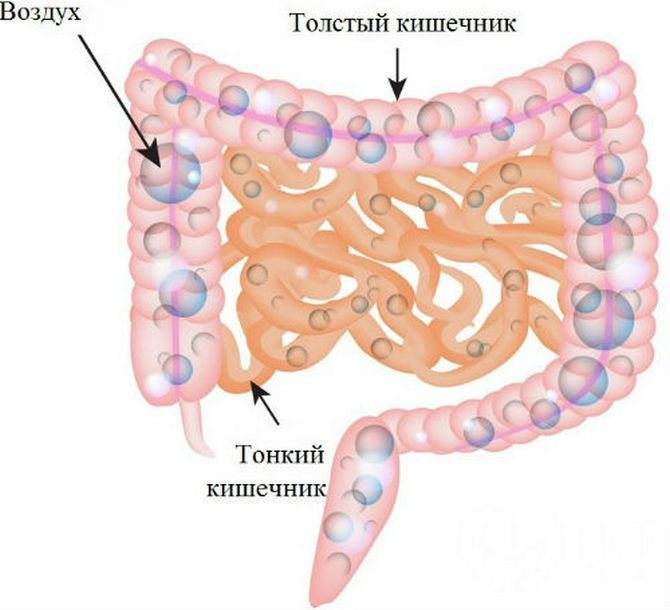
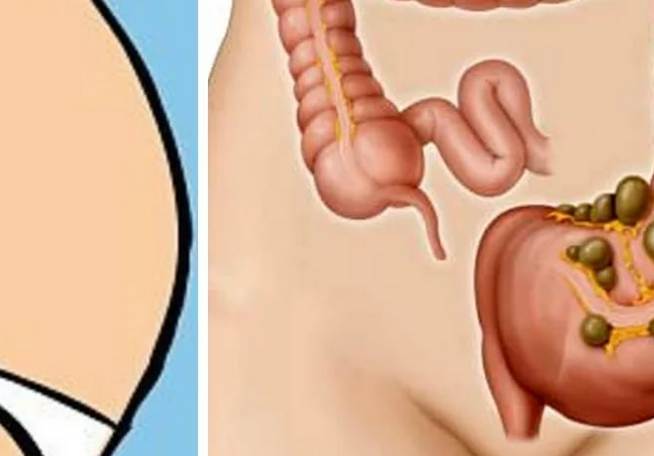
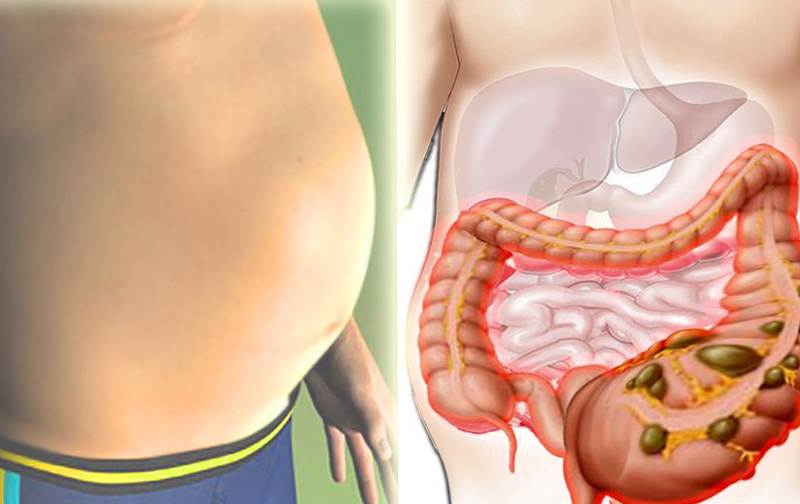
О чем пытается сказать «поющий» живот?
По громкости и частоте звука можно определить, чего именно не хватает кишечнику2:
- Сильно урчит и бурлит – требуются дополнительные вещества для правильного и стабильного переваривания пищи, развивается ферментная недостаточность.
- Помимо звуков присутствует вздутие и высокое газообразование – однозначно есть метеоризм, вероятно, развивается панкреатит или заболевания кишечника.
- Постоянное урчание – нарушение всасывающих функций ЖКТ.
- Урчание и боль – развиваются воспалительные процессы в желудке или кишечнике.
- Серия звуков и бульканье указывает на переизбыток жидкости в желудке и нарушение всасывающих функций.
Почему возникает диарея после приема антибиотиков
Развитие осложнения на фоне антибактериальной терапии в виде диареи связано с уменьшением полезной микрофлоры, которая участвует в комплексе пищеварительных процессов:
- расщепление и усвоение питательных веществ из пищи;
- эвакуация содержимого желудка и кишечника;
- остаточное переваривание пищи;
- выведение токсинов и продуктов обмена;
- выделение, всасывание воды в кишечнике;
- формирование каловых масс, регуляция их выведения.
Даже при стандартной антибактериальной терапии, приводящей к незначительному дисбалансу, могут возникать побочные явления в виде нарушения работы кишечника.
Кроме того, диарее могут способствовать и сами бактериальные инфекции, которые являются основанием для приема антибиотиков. Продукты жизнедеятельности патогенных бактерий оказывают токсическое действие, а разжижение стула может быть связано с повышением температуры тела. Антибиотики борются с основным агентом и первопричиной недуга, и во многих случаях они действительно необходимы. Однако эта группа лекарств может ухудшить состояние пищеварительной системы.