Какие пластины вы используете?
Нам приходилось оперировать с использованием многих тип пластин – немецкие МедХперт (в рамках клинических испытаний), американскими – Биомет (тоже в испытательном режиме), польскими стальными и титановыми, российским титановыми Т-образными и разработанными нами. К сожалению, немецкие и американские пластины так и не завершили регистрацию в России, так что в настоящее время мы можем использовать только польские и российские пластины. С титановыми пластинами работать несколько сложнее, чем со стальными, но они реже дают аллергические реакции, хотя и титан в этом отношении не застрахован на 100%.
Этапы взаимодействия
Наша главная задача — чтобы Вы получили медицинские услуги и сервис, соответствующие всем европейским стандартам
1
Сбор информации и первичная консультация
До приезда в клинику мы организуем подготовительную работу: знакомство с историей болезни, подготовка программ диагностики и лечения, предварительные переговоры с профессором, перевод для него медицинской документации.
Наши специалисты берут на себя всю организационную работу (отправка приглашения, консультация по сбору документов для визы, бронирование гостиницы и билетов).
2
Организация диагностики и процесса лечения
Мы бронируем места для пациента и сопровождающих лиц в клинике Нордвест или в отелях Франкфурта-на-Майне, координируем все даты консультаций с врачами и медицинских процедур, контролируем прохождение диагностики и лечения.
Мы гарантируем полное организационное и консультативное сопровождение пациента на всех этапах обследования, лечения и реабилитации, а также языковую поддержку.
3
Выписка и сопровождение реабилитации
При выписке из клиники пациент получает все медицинские выписки и документацию с переводом на русский язык. Мы также можем предложить дальнейший контроль за состоянием здоровья и продолжением терапии, помощь в поддержании связи с докторами.
Мы обеспечиваем пациенту постоянную связь с лечащим врачом, чтобы он мог своевременно сообщать о динамике своего состояния и получать рекомендации.
Подробнее
Причины развития патологии
Все причины возможной асимметрии грудной клетки можно подразделить на врожденные и приобретенные. У детей заболевание обычно носит генетический характер и связано с неправильным развитие хрящевой ткани. В таких ситуациях нарушение наблюдается в передней части грудной клетки, оно сопровождается неполным развитием ребер, мышц и грудины. Врожденные аномалии могут стать причиной ассиметричного развития костной ткани. К основным причинам, вызывающим искривление грудной клетки, относят:
- различные виды искривления позвоночника: сколиоз, кифоз;
- хронические обструкции в легочной системе;
- рахит;
- синдром Марфана;
- синдром Дауна;
- эмфизема;
- бронхиальная астма;
- расщепление грудины;
- отсутствие грудной мышцы, обусловленное генетическими причинами;
- остеомаляция;
- воспалительный артрит.
К причинам приобретенной деформации относятся перенесенные заболевания легких, инфекционные болезни костей, механические травмы, сильные ожоги.
На какой срок вы устанавливаете пластины?
Исследования, проведенные в Госпитале Норфолка (Children’s Hospital of the Kign’s Daughters), где впервые начали делать операцию Насса, показали, что 2 года – это абсолютный минимум для всех детей и подростков. Большинство хирургов сейчас удлиняют этот срок до 3 лет. Для взрослых пациентов рекомендуется ставить пластины на 3 года. Иногда оставляют даже до 4 лет.
Не самый лучший вариант – оставлять пластины навсегда. Могут возникать осложнения, такие как эрозия грудины. Кроме того, может быть трудно и опасно удалять пластины, которые крепко срослись с костью. Нельзя также забывать о риске проведения в последующем операций на сердце и легких, в такой ситуации наличие пластин может затруднить проведение операции или даже сделать ее невозможной.
Какой метод вы используете для предотвращения переворота пластины?
Это не самый важный вопрос, но полезно узнать, какую систему использует хирург для предотвращения проскальзывания пластины. Наиболее распространен сейчас метод фиксации полос с помощью металлических стабилизаторов на одной или обеих сторонах. Они могут вызывать дополнительные болевые ощущения, и их присутствие не всегда гарантирует того, что пластины будут оставаться на месте (особенно у взрослых пациентов). Тем не менее это довольно надежный метод.
Некоторые хирурги начали использовать мягкую ФайберВайер (FiberWire). Этот метод является менее болезненным и также дает низкую вероятность смещения пластин. Оба метода считаются приемлемыми в хирургическом сообществе. В настоящее время ведутся исследования, чтобы выявить наиболее предпочтительный метод.
Мы используем оба метода и стараемся найти «золотую середину».
Диагностика патологии
Диагностика заболеваний, связанных с костным корсетом грудины, обычно не представляет сложностей и может быть проведена при изучении внешних проявлений. На начальном этапе специалист назначает рентгенографическое исследование в двух проекциях, дающее полную картину искривления и степени тяжести болезни. Далее может быть назначена компьютерная томография, по результатам которой будет ясна не только степень деформации костей и хрящей, но и характер смещения средостения, сердечной мышцы, насколько сдавленно легкое. Магнитно-резонансная томография дает полное представление о состоянии костных, хрящевых и мягких тканей.
Для некоторых взрослых пациентов требуется проводить операцию по Равичу в следующих случаях:
- Когда пациент возрастной и грудина очень жесткая
- Когда имеется асимметричность с одновременным присутствием Pectus Carinatum (килевидной деформации) и Pectus Excavatum (воронкообразной деформции). Хирург выравнивает грудину путем отсоединения некоторых ребер и соединения их титановыми пластинами. Затем заново собранный каркас выгибает наверх за счет пластин Насса.
В мире пока еще много хирургов, которые рекомендуют операцию по Равичу в силу того, что они не владеют методом Насса. Но количество овладевающих данной методикой с каждым годом растет, хотя отработка навыков такой операции требует опыта на разновозрастных пациентах, а также специализированного персонала больницы для послеоперационного ухода за пациентом.
Операция по Нассу считается «методом №1» для коррекции вогнутой грудной клетки. Однако в руках опытных хирургов хорошие результаты дает также модифицированная операция по Равичу на взрослых пациентах.
Вы предпочитаете проводить коррекцию путем уменьшения протрузии ребер или поднятия грудной клетки?
Большинство пациентов, которые приходят на операцию по Нассу, хотят не только улучшить физическое самочувствие, но и добиться улучшения косметического эффекта. Главная цель операции – поднять грудину от сердца и легких, улучшить работу сердца и динамику дыхания. Эстетический эффект – не основная задача хирурга. Однако, большинство врачей будут делать все возможное, чтобы добиться максимального косметического результата. Если у вас очень большой провал в грудине, хирург может поставить одну пластину прямо над сердцем. Но верхняя вмятина при этом останется на месте, и пациент будет выглядеть достаточно странно. Поэтому проводится снижение конуса ребра.
3.Симптомы, стадии и диагностика воронкообразной грудины
Уже в период новорожденности возможна диагностика воронкообразной грудной клетки. Грудь ребёнка имеет вдавление, а в период плача, крика или при глубоком вдохе наблюдается, так называемый, «парадокс вдоха» – западение рёбер и грудины усиливается. Отмечается, что в 50% случаев эта патология бесследно проходит в первые месяцы жизни. У остальных детей признаки нарастают и могут проявляться:
- приподнятыми краями рёбер и увеличением живота;
- стридозным дыханием с затруднённым свистящим вдохом;
- хроническими пневмониями;
- грудным кифозом;
- уплощённой грудной клеткой и опущенными плечами.
Воронка увеличивается по мере развития и может у взрослых людей достигать объёма 200 см3 . В зависимости от её глубины и сопутствующих нарушений различают три степени деформации:
- I (компенсированная) стадия – грудная клетка углублена на 2 см без смещения сердца;
- II (субкомпенсированная) стадия – глубина воронки до 4 см, сердце смещено на 2-4 см;
- III (декомпенсированная) стадия – более глубокое углубление в грудине, сочетающееся с выраженным смещением сердца относительно нормального положения.
Диагностика воронкообразной грудной клетки проводится путём электромиографического исследования. В ходе изучения анамнеза, визуального осмотра и аппаратных методов обследования выявляются:
- структурные изменения дыхательной мускулатуры;
- снижение экскурсии грудной клетки и диафрагмы, уменьшение жизненной ёмкости лёгких;
- гипертрофия правого желудочка сердца;
- тканевая гипоксия;
- общая астения у детей;
- отставание в физическом развитии;
- вегетососудистая дистония;
- склонность к респираторным заболеваниям, переходящим в бронхиты и пневмонии;
- сердечнососудистая и лёгочная недостаточность.
1.Что означает диагноз «килевидная грудь»
Килевидная грудь (называемая также «куриная грудь») представляет собой аномалию развития костей грудной клетки. Грудина и рёберные хрящи в процессе роста развиваются неправильно, что приводит к формированию явного косметического дефекта. Средняя часть груди выступает вперёд, а рёбра по краям грудины западают. Такое западание может быть симметричным или односторонним и чаще всего охватывает с четвёртой по восьмую пары рёбер.
«Куриная грудь» имеет такую форму, что грудная клетка словно постоянно пребывает в состоянии вдоха – её форма не меняется в процессе дыхательной экскурсии.
Наиболее характерна данная патология для лиц астенического телосложения. Кроме того, вероятность развития килевидной формы груди выше у людей, страдающих болезнью Марфана. Также ередким является сочетание килевидной формы грудной клетки со сколиозом, болезнью Бехтерева и врождёнными пороками сердца, связанными с растяжением миокарда.
Наследственный характер килевидной формы груди подтверждается данными, согласно которым наличие родственника с данным заболеванием увеличивает вероятность проявления аналогичного дефекта у других членов семьи.
Частота килевидной формы груди связана с полом – у девочек данный дефект встречается в четыре раза чаще, чем у мальчиков.
Развитие этой наследственной патологии реализуется за счёт неравномерного (чрезмерного) разрастания хрящевой и костной ткани груди и рёбер.
Сколько операций на пациентах моего возраста вы сделали?
Данный вопрос самый важный, так как операция по Нассу у 14-летнего ребенка и 30-летнего взрослого человека требует разный подход. Большинство торакальных хирургов, которые проводят операцию Насса, работают только с детьми. Детский хирург, который будет применять на 35-летнем пациенте те же методы, что и на ребенке, скорее всего потерпит неудачу. Опытным можно считать хирурга, который провел более 75-100 операций на пациентах данной возрастной группы. Бывают, конечно, и настоящие «Pectus-специалисты», которые делают более 100 операций ежегодно, но таких единицы. Если ваш хирург делает 2-3 операции в год, то лучше поищите другого врача. В данном случае даже умелые руки не заменят опыт, который приобретает специалист именно на таком типе операций.
Методы диагностики сколиоза
В диагностике сколиоза большое значение имеют инструментальные методы исследования. Как правило, проводится рентгенография. В отдельных случаях может потребоваться проведение МРТ.
Рентгенография позвоночника
Рентген позвоночника позволяет увидеть расположение позвонков, определить угол искривления, в некоторых случаях выявить причину сколиоза (сращение позвонков, клиновидный позвонок и т.д.).
МРТ позвоночника
Диагноз сколиоз можно поставить, не прибегая к МРТ. Однако в сложных случаях МРТ-исследование соответствующих отделов позвоночника даст врачу необходимую дополнительную информацию. МРТ позволяет выявить повреждения спинного мозга, а также обнаружить опухоли позвоночника, которые иногда являются причиной сколиоза.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Клиническая картина воронкообразной грудной клетки в школьном возрасте
Изменения, вызванные деформацией, с возрастом становятся более выраженными. Ребенок начинает сознавать свой косметический недостаток и старается скрыть его. Чем старше ребенок, тем сильнее развивается сознание физической неполноценности, что при определенных условиях может вести к изменению психики. Это обстоятельство, как указывают многие авторы (Ravitch, 1960; Schmitt. 1962, и др.), нередко является единственным показанием к оперативному лечению воронкообразной груди. Нарушение осанки усиливается, отчетливее выражен грудной кифоз, реже его сглаженность. У ряда больных отмечается значительное боковое искривление позвоночника, требующее в ряде случаев специального лечения (рис. 24). Дети с резко выраженными деформациями обычно пониженного питания, с бледными кожными покровами.
3
Бронхоспирометрические исследования больных 17—28 лет, проведенные Hansen, Jacoby (1956), показали значительное увеличение после операции ЖЕЛ, максимальной вентиляции (предел дыхания) и потребления О2.
Нарушение функции внешнего дыхания приводит к изменениям окислительно-восстановительных процессов в организме ребенка: дискорреляции углеводного, белкового, водно-солевого обменов, нарушению кислотно-щелочного равновесия крови (И. А. Богданович, II. И. Кондрашип, 1969).
Смещение сердца влево зависит от выраженности и характера воронкообразного вдавления. При тяжелых деформациях левая граница сердца может заходить за переднюю подмышечную линию. Сердечный толчок разлитой и хорошо виден на боковой стенке вдавления. Почти у 2/з больных, оперированных в клинике в этом возрасте, выслушивается акцент II тона на a. pulmonalis. У некоторых детей определяется систолический шум.
У детей старшего возраста и особенно у юношей могут наблюдаться приступы пароксизмальной тахикардии (Dorner, 1950). Артериальное давление обычно не изменено. У некоторых больных мы наблюдали разницу (±10—15 мм рт. ст.) в давлении на правой и левой руке. Венозное давление, по данным Н. И. Кондрашина и Л. Д. Суханова, у детей старшего возраста с резкими деформациями грудной клетки обычно повышено.
Проводимые электрокардиографические исследования позволяют в значительной степени судить о влиянии воронкообразного вдавления на сердце. Следует отметить, что у детей школьного возраста не всегда можно выявить зависимость между тяжестью деформации и данными ЭКГ. Функциональные нарушения зависят не только от механических факторов сдавления, но и от изменения функции внешнего дыхания и обменных процессов. Чем старше возраст больного, тем более отчетливо проявляются эти изменения. Проведенные в клинике электрокардиографические исследования выявили у большей половины детей нарушения со стороны сердца. На полученных ЭКГ электрическая ось сердца была чаще смещена влево. У многих больных отмечалось снижение вольтажа зубцов, отрицательный зубец Т и V3 и выраженные в различной степени мышечные изменения. Отмеченные в клинике изменения ЭКГ у детей с воронкообразной грудью совпадают с данными литературы. II. И. Кондрашин также указывает на частые (83,9%) отклонения оси сердца, нарушения сократительной способности миокарда, синусоидую тахикардию и аритмию.
Более отчетливые изменения ЭКГ наступают в юношеском возрасте. Bär, Zeilhofe г и Heckel (1958) у половины больных отметили отклонение вектора QRS вправо и неполный блок правой ножки пучка Гиса. Нередко они наблюдали отрицательный зубец Т в V3 и V4 и высокий зубец Р в стандартном отведении. Проведенное авторами зондирование сердца показало повышение давления в правом предсердии и желудочке, а у 5 больных был отмечен диастолический спад давления в правом желудочке, патогномоничный для хронического слипчивого перикардита. Рентгенологическое обследование больных с воронкообразной грудью является важным этапом. По снимкам, произведенным в боковой и передне-задней проекциях, при вертикальном положении ребенка можно определить степень деформации, которую мы высчитываем по методике Gizycka (1962).
Степень деформации определяют отношением наименьшей высоты ретростернального пространства (видимое на боковых рентгенограммах расстояние между задней поверхностью грудины и передней поверхностью позвонков) к наибольшей высоте грудной клетки (измеряемой на снимках в передне-задней проекции; рис. 25). Для лучшего контрастирования вдавления на кожу ребенка по средней линии грудины мы наносим тонкую полоску цинковых белил от начала искривления до вершины мечевидного отростка. Полученное при делении частное больше 0,8 характеризует деформацию I степени, II степень — от 0,7 до 0,5 и III степень — менее 0,5.
Сколько пластин вы устанавливали большинству своих пациентов?
Изначально метод Насса был разработан для одной пластины. Но все чаще мне приходится использовать 2 и иногда даже 3 пластины. Причина в следующем: у пациентов с вогнутой грудиной создает давление, направленное вниз. Чем глубже вмятина или старше пациент, тем больше она вдавливается внутрь. При использовании единственной пластины для коррекции создается очень сконцентрированное локализованное давление в одном месте, а также есть тенденция к перевороту пластины из-за того, что она находится под сильным натяжением. Поэтому при использовании нескольких пластин ощущения пациента менее болезненны и меньше шансов переворота пластины. Также есть свидетельства, что установка нескольких пластин дает более удачный косметический эффект. Хотя для молодых пациентов с небольшими деформациями одной пластины может быть вполне достаточно.
Причины сколиоза
Сколиоз может быть врожденным или приобретенным. Врожденный сколиоз, как правило, обусловлен аномалиями развития позвонков и рёбер.
Приобретенный сколиоз в большинстве случаев развивается в детском или подростковом возрасте, когда идет активный рост организма. В основном, это возраст от 6 до 17 лет. Рост костей заканчивается до 20 лет, после этого развитие сколиоза менее вероятно. В 80% случаев сколиоз выявляется у девочек.
Сколиоз может иметь миопатическое происхождение, то есть возникать по причине недостаточности мышечного и связочного аппарата. Развитию такого сколиоза способствуют длительные неравномерные нагрузки на позвоночник: привычка к скособоченной позе за партой или письменным столом, ношение сумки в одной и той же руке (на одном плече), занятия спортом, связанным с работой только одной руки (теннис, бадминтон, метания ядра и т.п.).
К развитию сколиоза могут привести такие заболевания как:
- рахит (нарушенная минерализация костной ткани). Рахитический сколиоз; обнаруживается, как правило, в возрасте 2-3 лет;
- врожденная кривошея (заболевание характеризуется постоянным наклоном головы вправо или влево);
- детский церебральный паралич (ДЦП);
- полиомиелит;
- остеохондроз;
- грыжа межпозвоночного диска;
- а также некоторые другие.
Однако в большинстве случаев причину выявить не удается. Такой сколиоз
называется идиопатическим. Большое значение, по-видимому, имеет наследственный
фактор, так как сколиоз довольно часто выявляется у членов одной семьи.
Диагностика
Для врача важно получить информацию по форме деформации и данные о функции сердца и легких пациента (экг, эхо-кг, спирография). Мы используем современные методы диагностики для предоперационного обследования с оценкой функции лёгких и сердца , реконструкцией исходной формы грудной клетки по мультиспиральной компьютерной томографии, которая также позволяет исключить сопутствующие патологии органов грудной клетки, что снижает риск интраоперационных осложнений
Мы используем современные методы диагностики для предоперационного обследования с оценкой функции лёгких и сердца , реконструкцией исходной формы грудной клетки по мультиспиральной компьютерной томографии, которая также позволяет исключить сопутствующие патологии органов грудной клетки, что снижает риск интраоперационных осложнений.
Конечно, проводится и общее предоперационное обследование систем и органов для планового хирургического лечения.
У каждого пациента проводится фото и видеофиксация исходной деформации, что также облегчает предоперационное планирование и последующее наблюдение с оценкой достигнутой коррекции.
Методы лечения сколиоза
Лечение сколиоза назначается с учетом выявленных причин заболевания, степени сколиоза и возраста пациента. Если рост костей продолжается, то с одной стороны, необходимо предотвратить дальнейшее развитие заболевания, которое весьма вероятно, с другой стороны, есть шанс исправить ситуацию. Если рост костей закончился, консервативные методы лечения носят лишь поддерживающий, общетерапевтический характер, исправить искривление с их помощью нельзя.
К какому врачу надо обращаться при сколиозе
С жалобами на боли в спине (в области позвоночника), а также с подозрениями на искривление позвоночника у ребенка можно обратиться к хирургу, ортопеду или мануальному терапевту.
При подтверждении диагноза сколиоз, необходимо соблюдать все предписания врача, самостоятельно заниматься лечебной физкультурой, а также проходить периодические контрольные осмотры: пока продолжается рост – не реже 1 раза в 6 месяцев, в период интенсивного роста – не реже 1 раза в три месяца; страдающим сколиозом взрослым следует проходить контрольные осмотры ежегодно.
Укрепление мышц спины
Лечение сколиоза на ранней стадии направлено, прежде всего, на укрепление тех мышц спины и туловища, которые поддерживают позвоночник. Для этой цели используются:
- лечебная физкультура (ЛФК);
- физиотерапия (электростимуляция мышц, тепловые процедуры, магнитотерапия, электрофорез и др.);
- лечебный массаж (особенно эффективен при лечении сколиоза у детей). Массаж должен проводиться только опытным специалистом, в некоторых случаях массаж может быть противопоказан.
Корсетотерапия
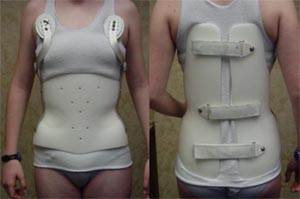 При сколиозе, начиная со II-й степени, назначается корсетотерапия. Лечение сколиоза с помощью корригирующих корсетов может быть действительно эффективным. Изготавливаются такие корсеты индивидуально для каждого пациента. Носить их надо долго по несколько часов в день, в течение, может быть, нескольких лет; однако, если пациент соблюдает предписания врача, позвоночник в итоге обычно удаётся выправить.
При сколиозе, начиная со II-й степени, назначается корсетотерапия. Лечение сколиоза с помощью корригирующих корсетов может быть действительно эффективным. Изготавливаются такие корсеты индивидуально для каждого пациента. Носить их надо долго по несколько часов в день, в течение, может быть, нескольких лет; однако, если пациент соблюдает предписания врача, позвоночник в итоге обычно удаётся выправить.
Хирургическое лечение
При сколиозе IV-й степени возможно только хирургическое лечение.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку