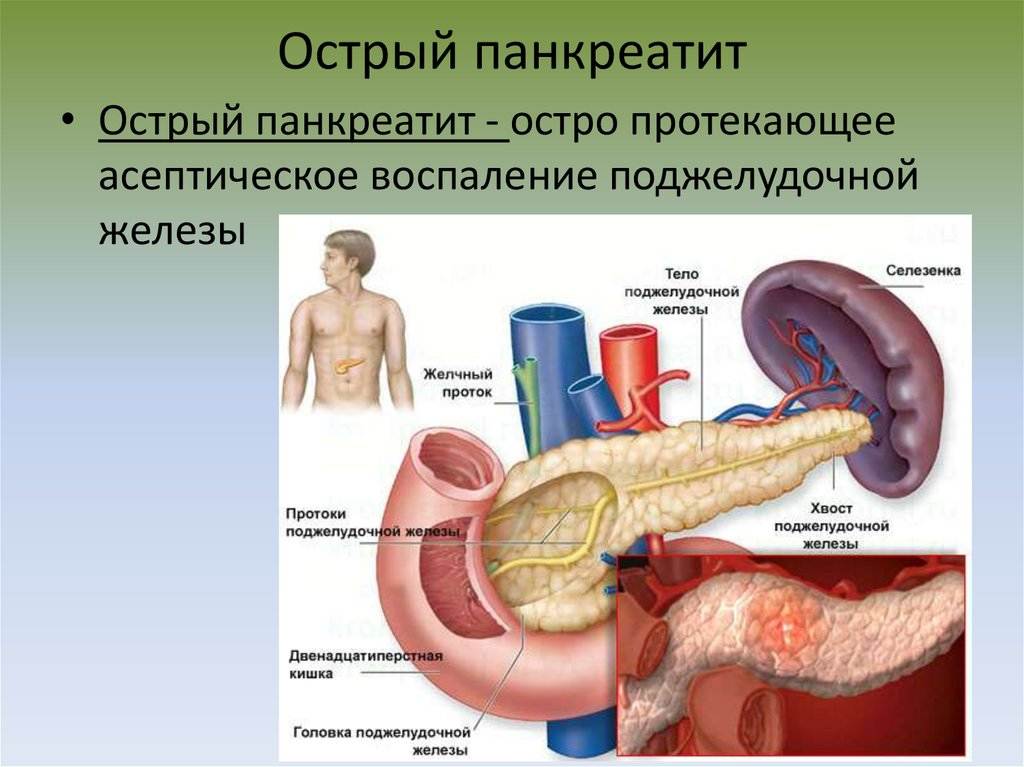
Лечение реактивного панкреатита
Лечение реактивного панкреатита включает устранение воспаления поджелудочной железы, снятие интоксикации и восстановление нормальной секреции панкреатического сока. Процесс лечения непременно должен проходить под наблюдением врача.
Способствовать снятию воспаления, особенно в остром периоде, может лечебное голодание. Оно снимает нагрузку с воспаленной поджелудочной железы и всего пищеварительного тракта. После того, как острая фаза будет пройдена, разрешается питаться небольшими порциями, употребляя продукты в измельченном виде. Но ни в коем случае не стоит заниматься корректировкой питания самостоятельно. Назначить правильную и полезную диету сможет только врач, исходя из особенностей вашего организма.
Как правило, из рациона больного на несколько месяцев исключают те продукты, которые могут спровоцировать повторную активацию ферментов поджелудочной железы и усилить воспалительную реакцию в тканях.
При реактивном панкреатите запрещены:
- алкоголь;
- жирные и жареные блюда;
- бобовые;
- кислые соки;
- свежая сдоба;
- копчености, колбасы;
- кукуруза;
- грибы;
- соусы, приправы, остроты.
Мясо рекомендуется готовить на пару или отваривать. Желательно предпочесть нежирную птицу, говядину или кролика
В лечении панкреатита очень важно в точности соблюдать диету: регулярные нарушения пищевого режима могут спровоцировать обострение заболевания.
Медикаментозная терапия панкреатита включает прием ферментных препаратов и спазмолитиков, устраняющих спазм гладкой мускулатуры и облегчающих боль. Врач также может назначить лекарства, улучшающие микрофлору кишечника и увеличивающие содержание живых бактерий в организме.

Узнать больше
Важным этапом лечения является прием ферментных средств на основе панкреатина. Воспаленная поджелудочная железа не выделяет ферменты в необходимом количестве, чтобы обеспечить качественное переваривание пищи и правильное течение пищеварительных процессов. Лекарства, содержащие ферменты, восполняют нехватку собственных пищеварительных элементов, предупреждают появление брожения и гниения пищи в кишечнике.
Примером ферментного препарата, применяемого при лечении реактивного панкреатита, является Креон. Современный препарат последнего поколения, выпускаемый в форме капсул с активными минимикросферами панкреатина, заключенными в желатиновыми оболочку. Попадая в желудок, капсула быстро растворяется2, а минимикросферы перемешиваются с пищей и вместе с ней попадают в кишечник, помогая процессу расщепления и усвоению питательных веществ. Подробнее о препарате Креон можно узнать здесь .
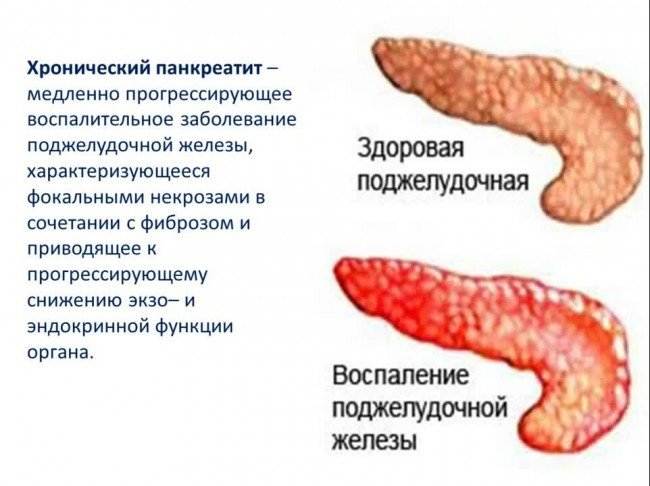
Хронический панкреатит. Клинические проявления
Хронический панкреатит у четверти больных протекает бессимптомно, особенно в начальный период.
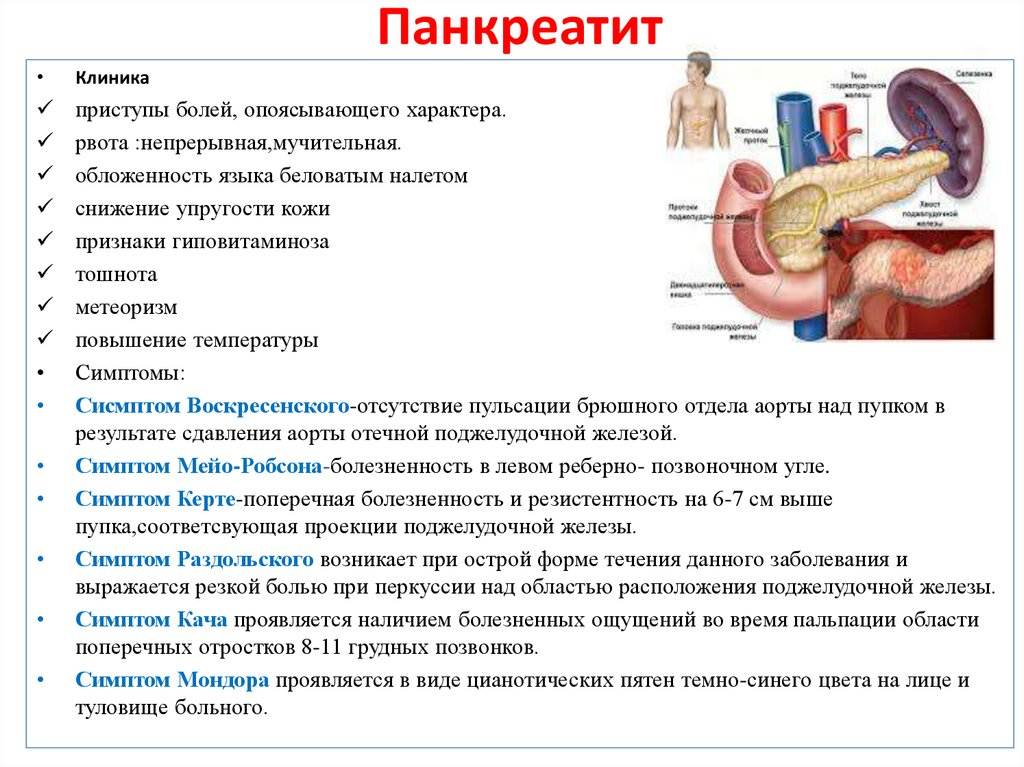
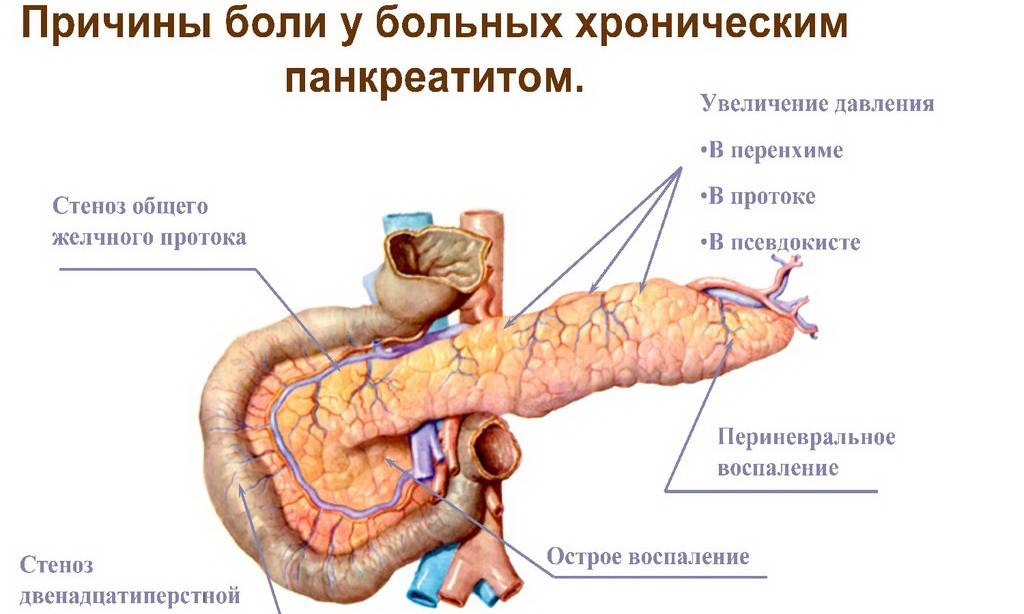
1. Боли в животе
В дальнейшем в 80-90 % основным характерным признаком является болевой абдомональный синдром (боли в животе).
Боли носят характер рецидивирующих (повторяющихся) приступов — «панкреатические колики» и нередко приобретают постоянный изнуряющий характер.
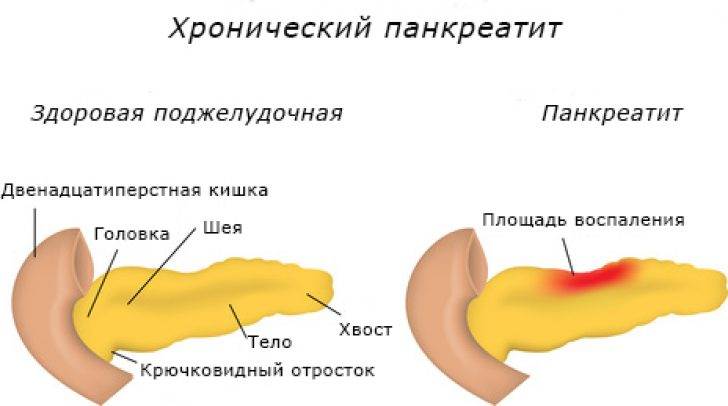
Локализация болей зависит от поражения различных частей поджелудочной железы, так при поражении головки – боли в правом подреберье, тела – боли в подложечной области, при поражении хвоста железы боли в левом подреберье. При поражении всей железы наблюдаются «опоясывающие» боли, которые встречаются у 30-35% больных.
Часто возникает иррадиация болей в левую лопатку, в левую половину грудной клетки, в область сердца.
Боли обычно возникают через 30-40 минут после обильной, жирной пищи, употребления алкоголя, холодных шипучих напитков, острых приправ, большого количества сырых овощей, цитрусовых.
Боли могут сохраняться от 30 минут до 3 и более часов.
Боли могут провоцироваться психоэмоциональным стрессом, тяжелой физической работой, переохлаждением.
Нередко наблюдаются голодные боли, возникающие через 4-6 часов после приема пищи.
При болях пациенты занимают вынужденное положения, они не могут лежать на спине, облегчение находят только в коленно-локтевом положении или на животе, пациенты переходят на голод и прием щелочных вод.
Первые годы в начальной стадии заболевания боли интенсивные. частые, требующие интенсивной терапии, через 5-10 лет боли ноющего характера, тупые без четкой локализации и иррадиации. Это признак прогрессирования заболевания с развитием ферментативной недостаточности поджелудочной железы. В период развития осложнений, через 7-15 лет (но может случиться в любой стадии заболевания) боли становятся редкими не выраженными и в клинических проявлениях выходят на первый план проявления ферментативной недостаточности (внешне-секреторной недостаточности поджелудочной железы) и нарушения внутрисекреторной функции – нарушения углеводного обмена, может быть сахарный диабет.
2. Диспепсические расстройства
Диспепсические расстройства (синдром дисмоторной желудочно-дуоденальной диспепсии), наблюдаются через 3-5 лет от начала заболевания и включают в себя:
- сухость во рту, тошноту,
- рвоту, чаще на высоте болей, неоднократную, не приносящую облегчения пациенту,
- изжогу, отрыжку,
- метеоризм, чувство распирания в животе.
3. Синдром внешнесекреторной недостаточности
Поджелудочная железа вырабатывает мало пищеварительных ферментов, нарушаются процессы переваривания пищи и всасывания пищевых компонентов, и как следствие этого проявляются:
- поносы, которые могут сменяться запорами,
- увеличение объема кала до 500 г и более,
- стул до 2-6 раз в сутки, часто после еды, стул серый, маслянистый, трудно смываемый, зловонный, неоформленный (стеаторея наблюдается в 5-15% случаев),
- сухость и шелушение кожных покровов,
- стоматит, глоссит (воспаление языка, отечность с отпечатками зубов),
- боли в костях,
- снижение или полная потеря аппетита (анорексия),
- слабость.
4. Синдром внутрисекреторной недостаточности поджелудочной железы
Они проявляются в виде сахарного диабета (мучает жажда, сухость во рту, повышенное мочеиспускание) у 3-10% больных хроническим панкреатитом.
Признаки панкреатогенного диабета обычно появляется поздно – через 15 и более лет от начала хронического панкреатита. Иногда это может быть единственным проявлением безболевого панкреатита.
Профилактика
При появлении симптомов обязательно нужно вовремя обращаться за врачебной помощью. Игнорирование боли в животе может привести к серьезным повреждениям органов желудочно-кишечного тракта. В целях профилактики болезни нужно приучить себя к дробному питанию в одно и то же время и избегать перекусов. Так мы приучаем наш организм вырабатывать соки, жидкости и ферменты только во время поступления пищи. Если организм не знает, когда ждать пищу, он трудится постоянно. Тот же желудочный сок будет разъедать желудок, если в нем нет еды.
Важно не переедать и употреблять пищу только в теплом виде. Немногие знают, что горячая пища вредна для кишечника
Здоровой привычкой станет исключение из своего рациона жирных, жареных и острых блюд, даже в небольшом количестве. Нужно употреблять меньше молочных продуктов, особенно жирных. Каши рекомендуется готовить на воде. Пациенты должны строго следить за питанием: никаких полуфабрикатов, консервов, солений или продуктов быстрого приготовления.
Ни в коем случае нельзя употреблять алкоголь. Он абсолютно противопоказан в любом количестве, если есть наследственная вероятность развития панкреатита или уже установлен диагноз. Курение тоже под запретом. Хотя врачи сходятся во мнении, что никотин не вызывает болезнь поджелудочной, он способен спровоцировать приступ. И, конечно же, необходимо исключить из своей жизни стрессовые ситуации.
Симптомы заболеваний поджелудочной железы
Первое проявление болезни — боль в верхней части живота или левом подреберье. Дискомфорт может ощущаться также в спине и под левой лопаткой. Из-за нарушения оттока панкреатического сока начинается внутренний отёк, возникает опоясывающая боль.
Неприятные ощущения усиливаются после приёма алкоголя или переедания, особенно жирных и острых блюд. Для острого панкреатита и панкреонекроза характерна приступообразная сильная боль.
Вот ещё ряд симптомов поджелудочной железы в стадии воспаления:
- тошнота и рвота;
- понос;
- вздутие живота и газы;
- слабость;
- желтушность кожи;
- отсутствие аппетита.
Снижение выработки гормонов нарушает энергетический обмен. Проявляются признаки сахарного диабета — сильный голод и жажда, сухость во рту, увеличения сахара в крови.
Лечение
Отказ от алкоголя уменьшает боль примерно у 50% больных. Также применяют ферментные препараты, например панкреатин. Ферментные препараты лучше всего помогают женщинам с неалкогольным хроническим панкреатитом. У мужчин эффективность такого лечения составляет 20—25%, у мужчин, злоупотребляющих алкоголем, — 12—15%, а при тяжелом панкреатите у больных обоего пола — 25%. Во всех случаях при постоянной боли необходимо исключить ложную кисту, поскольку дренирование кисты часто приводит к улучшению. У всех больных хроническим панкреатитом с постоянной болью довольно высок риск наркотической зависимости, поэтому следует применять только ненаркотические анальгетики. Необходимо предостеречь больных, злоупотреблявших алкоголем, от употребления даже малых доз алкоголя на фоне приема парацетамола в дозе 3 г в сутки и более.
Симптомы панкреатита
Признаки панкреатита зависят от формы заболевания и его течения. Чаще всего симптомы такие:
- острая боль в верхней части живота, чаще всего слева, в области поджелудочной, или посредине, могут отдавать в спину;
- метеоризм и вздутие;
- диарея;
- сильная тошнота и рвота (которая не приносит облегчения);
- смена цвета лица (кожа приобретает серый оттенок);
- потеря веса, иногда похудение может быть очень сильным без видимых причин;
- белый налет на языке;
- вялость кожи;
- у женщин сухая шелушащаяся кожа, ломкие волосы и ногти тоже могут быть симптомом панкреатита;
- Боли после еды (даже перекуса), особенно при употреблении слишком жирного, сладкого или острого;
- Повышение температуры тела до 38 °C (при острой форме).
Можно ли вылечить панкреатит навсегда?
Вероятность излечения от панкреатита зависит от формы болезни и ее причины. Бывает, легкая форма вызвана обильной жирной пищей или употреблением алкоголя. В этом случае воспаление может пройти самостоятельно, не оставив следов: избыточная жидкость вокруг органа не образуется, протоки не будут заблокированы, а значит ферменты в железе не накопятся.
Другое дело — алкоголизм, осложнения желчнокаменной болезни, наличие воспалений или опухолей в других органах пищеварительной системы. Панкреатит как сопутствующее заболевание требует строгого врачебного контроля. Если ситуация запущенная: изменена структура органа или происходит отмирание ее части (панкреонекроз), то о вылечивании речи не идет. Пройдя курс обязательной лекарственной терапии, пациентам предстоит поддерживающая терапия, строгая диета, полный отказ от алкоголя и курения. По мнению врачей, наблюдать за пациентом нужно в течение не менее трех месяцев. Хорошей привычкой станет физическая нагрузка. Физкультура улучшает обменные процессы, помогает контролировать вес и очищает от токсинов.
Почему возникает вздутие?
Вздутие живота и метеоризм могут быть вызваны разными причинами. Но в любом случае это симптомы, указывающие на возможные проблемы с пищеварительной системой. Повышенным газообразованием сопровождается подавляющее большинство заболеваний желудочно-кишечного тракта (ЖКТ). Одной из причин вздутия может являться аэрофагия – заглатывание воздуха во время еды. Происходить такое может из-за разговоров во время застолий, во время быстрых перекусов на ходу и вследствие таких факторов, как курение, некачественные челюстные протезы и др.
Еще одной частой причиной дискомфорта после еды, приводящего к вздутию, является употребление пищи, повышающей газообразование и плохо переносимых продуктов, например, молока2.
Препарат Креон® при остром панкреатите
Для качественного переваривания пищи необходимо определенное количество пищеварительных ферментов, вырабатываемых поджелудочной железой. При остром панкреатите железа может быть воспалена и не может выполнять свои функции. В результате пища остается частично непереваренной, начинает бродить и загнивать в кишечнике, вызывая вздутие, метеоризм и боли в животе, а также нарушение стула. Из-за гнилостных процессов повышается риск размножения инфекционных возбудителей.
Обеспечить качественное переваривание пищи и всасывание питательных веществ, помогает препарат
Креон – современный ферментный препарат, выпускающийся в форме капсул. Каждая капсула лекарства содержит сотни маленьких частиц – минимикросфер, содержащих в составе натуральный панкреатин. Такая форма обеспечивает оптимальный эффект: желатиновая оболочка быстро растворяется в желудке2, а минимикросферы перемешиваются с едой и способствуют её эффективному расщеплению и оптимальному усвоению питательных веществ, витаминов и микроэлементов.
Узнать больше
Креон может применяться не только при снижении работы самой поджелудочной железы, но и при различных заболеваниях ЖКТ, связанных с нехваткой ферментов. Ферментная недостаточность может возникать на фоне заболеваний желчевыводящей системы, пищевых инфекций и аллергии, хронического дуоденита, а также в других случаях. Креон следует принимать во время или сразу после приема пищи2. Если есть трудности с проглатыванием, содержимое капсулы можно добавить в напиток или любую мягкую кислую пищу (йогурт, фруктовое пюре).
Дозировку и курс терапии, как правило, определяет врач. В соответствии с российскими рекомендациями по лечению ферментной недостаточности оптимальной стартовой дозировкой для качественного лечения является 25000 ЕД, но может быть и больше3. Бояться большой цифры не стоит. Поджелудочная железа человека, ответственная за выработку ферментов, выделяет до 720 000 единиц липазы при каждом приеме пищи4. Поэтому препарат Креон лишь поддерживает собственное пищеварение, помогая справляться с неприятными симптомами. Подробнее о препарате можно узнать здесь.
Если Вы все-таки заболели COVID-19
Важно сообщить врачу, проводящему терапию COVID-19, об имеющемся у Вас хроническом заболевании, а также о принимаемых лекарственных препаратах. Это позволит врачу выбрать наиболее безопасное для Вас лечение, избежать назначения лекарств, которые могут неблагоприятно взаимодействовать с постоянно принимаемыми Вами препаратами
Это позволит врачу выбрать наиболее безопасное для Вас лечение, избежать назначения лекарств, которые могут неблагоприятно взаимодействовать с постоянно принимаемыми Вами препаратами.
Если у Вас хроническое заболевание печени, при инфицировании COVID-19 следует избегать передозировки парацетамола (не более 2 грамм в сутки), а также минимизировать прием нестероидных противовоспалительных препаратов. Не отменять постоянно получаемое по поводу заболевания печени лечение, обсудить с лечащим врачом добавление препарата урсодезоксихолиевой кислоты для профилактики и лечения лекарственного повреждения печени.
Если у Вас аутоиммунное заболевание печени или кишечника, врачи рекомендуют продолжать постоянно принимаемую терапию, но прием таких препаратов как азатиоприн, метотрексат может быть временно приостановлен.
Если у Вас ГЭРБ, , то среди антисекреторных препаратов надо отдать предпочтение рабепразолу или пантопрозолу – более безопасным в плане риска лекарственных взаимодействий
Важно избегать или минимизировать прием нестероидных противоспалительных препаратов. Врачи в период заболевания COVID-19 для профилактики осложнений рекомендуют дополнительно принимать препараты, обладающие защитным действием на слизистую оболочку пищевода и желудка (ребамипид и др)
Источники
- Протокол заседания Экспертной комиссии по вопросам развития здравоохранения МЗ РК №23 от 12.12.2013. Острый панкреатит.
- Санкт-Петербургский государственный медицинский университет имени академика И. П. Павлова. Кафедра факультетской терапии, автор заслуженный врач РФ Доцент Е. В. Краевский. Хронический панкреатит.
- Клинический протокол диагностики и лечения № 18 Экспертного совета РГП на ПХВ «Республиканский центр развития здравоохранения» Министерства здравоохранения и социального развития Республики Казахстан от «30» ноября 2015 года. Хронический панкреатит у детей.
- Первый Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова. Лечение острого панкреатита. Авторы С. Ф. Багненко, Н. В. Рухляда, А. Д. Толстой, В. Р. Гольцов.
Диагностика хронического панкреатита и его осложнений
- Клиническое обследование, анамнез.
- Клинический анализ крови.
- Панкреатические тесты определения активного процесса в поджелудочной железе:
- амилаза и липаза крови,
- амилаза мочи — эти показатели зависят от времени забора крови и мочи по отношению к началу обострения, поэтому амилаза крови и мочи определяется уже в первые часы обострения заболевания, а липаза крови определяется на 4 – 12 сутки от начала обострения.
- глюкоза крови.
- Определение структурных изменений поджелудочной железы.
- определение размеров, степени фиброза, размеров вирсунгова протока поджелудочной железы,
- осложнений хронического панкреатита (кисты, конкременты в протоке поджелудочной железы, опухоли),
- состояние печени, желчевыводящих путей и функция желчного пузыря ( исключается патология желчевыводящей системы).
4.2. Обзорная ренгенограмма брюшной полости (кальцинаты в протоках поджелудочной железы, дуоденография в условиях гипотонии (определение расположение 12-перстной кишки).
4.3. Эзофагогастродуоденоскопия с осмотром 12-перстной кишки, зоны фатерова сосочка для исключения воспаления, стриктуры (рубцовых сужений) или опухоли его.
4.4. Компьютерная томография брюшной полости (по показаниям).
4.5. Исследование внешнесекреторной функции поджелудочной железы:
- копрологическое исследование кала (обнаружение стеатореи),
- Эластаза 1 панкреатическая в кале.
Эластаза 1 как маркер экзокринной функции поджелудочной железы. Эластаза 1 — протеолитический фермент, синтезируемый исключительно поджелудочной железой. Этот тест позволяет оценить не только ферментную недостаточность поджелудочной железы, но и оценить в динамике внешнесекреторную функцию поджелудочной железы и более точно назначать ферментные препараты и делать прогноз заболевания. Метод обладает высокой специфичностью и чувствительностью и основан на использовании высокоспецифичных антител к Элактазе 1.
Определение Эластазы 1 показано при всех заболеваниях желудочно-кишечного тракта для определения вовлечения поджелудочной железы в патологический процесс, в случае любых болей в животе и нарушении переваривания.
Характеристика определения Эластазы 1 в кале:
- абсолютная специфичность для поджелудочной железы,
- полная корреляция с более трудоемкими тестами (секретин-панкреозиминовый тест),
- на результаты теста не влияет заместительная ферментная терапия,
- высокая специфичность (93%), высокая чувствительность (93 %),
- одного образца кала достаточно для постановки диагноза,
- высокая стабильность панкреатической Эластазы-1 позволяет не ограничивать время доставки анализа в диагностичекую лабораторию,
- не имеет противопоказаний, является безопасным и необременительным для больного.
5. Определение бактерий, вирусов, паразитов, которые ассоциируются с хроническими заболеваниями поджелудочной железы.
6. Определение онкомаркеров поджелудочной железы: СА-19-9, КЭА, при повышении этих показателей, которые могут отражать воспалительный процесс, но являться косвенным признаком возможной трансформации в опухолевую форму поражения поджелудочной железы.
- Определение секреции желудочного сока (рН-метрия, см. Гастропанель по анализу крови).
Осложнения при самолечении и отсутствии лечения заболеваний поджелудочной железы
Самостоятельное лечение симптомов обезболивающими и таблетками «от желудка» приводит к печальным последствиям. Острый панкреатит быстро осложняется развитием инфекции. В органе формируются нагноения, в ткани железы развивается некроз (омертве́ние).
При сильном воспалении поджелудочной симптомы резко усиливаются — развивается дыхательная и почечная недостаточность, снижается артериальное давление. Хронический панкреатит может осложниться следующими расстройствами:
- сахарный диабет;
- гепатит;
- желудочно-кишечные кровотечения;
- кишечный дисбактериоз;
- перитонит.
При отсутствии должного лечения панкреатиты и кисты приводят к раку поджелудочной железы. Поэтому самолечение в интернете или по совету фармацевтов в аптеке, опасно для жизни.
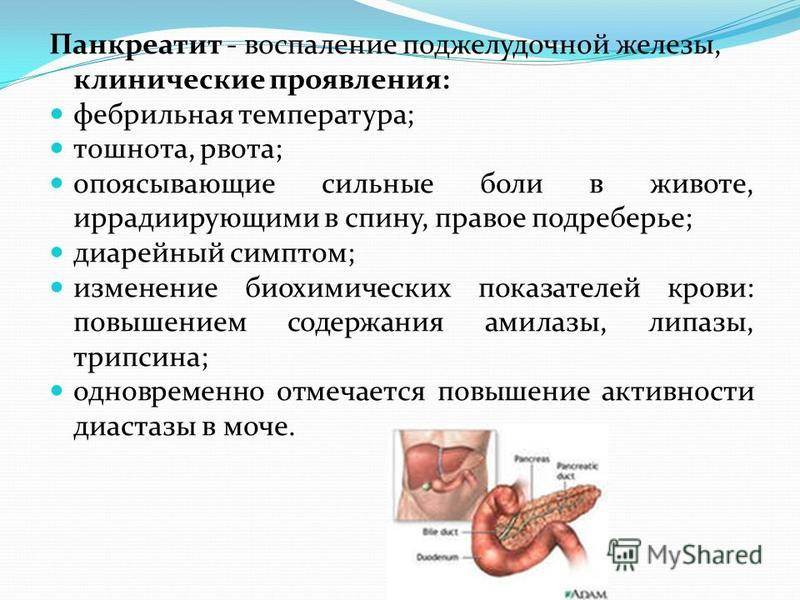
Симптомы панкреатита
Общие симптомы включают боль в животе и постоянную рвоту, после которой не наступает улучшение состояния. Боль возникает в верхней части живота (под левым ребром), она острая, может пропадать на какое-то время, но всегда возвращается. Обычно болевые ощущения ухудшаются после еды, особенно если еда была тяжелой: жирной, острой, пережаренной, и после алкоголя. Отдавать боль может в левую лопатку, поясницу или опоясывать верхнюю часть живота и спины. Все другие симптомы могут варьироваться в зависимости от формы заболевания.
Симптомы острого панкреатита
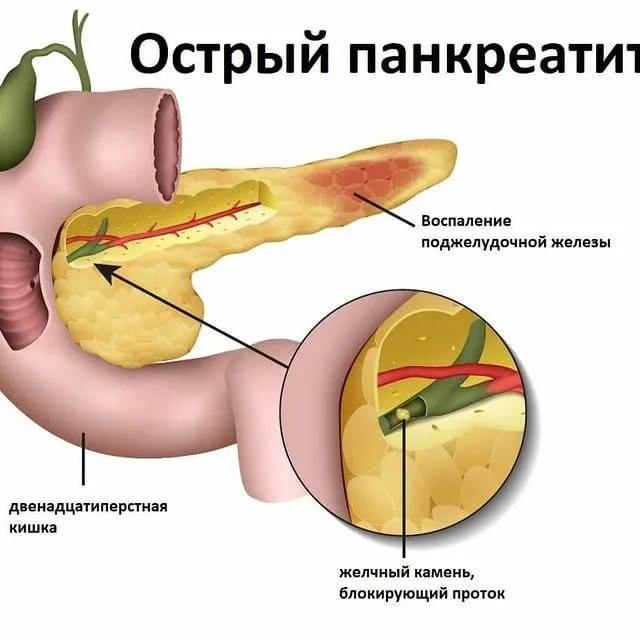
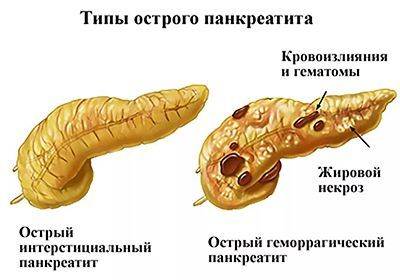
Симптомы нетяжелой и тяжелой форм острого панкреатита в начале заболевания совпадают. Разница в том, что нетяжелая форма вызывает отек железы и может пройти самостоятельно. А вот тяжелую форму всегда сопровождает некроз (отмирание клеток) поджелудочной. Главные признаки острого панкреатита:
- постоянная сильная боль под левым ребром,
- постоянная рвота,
- отечность в верхней части живота,
- учащенное сердцебиение,
- низкое артериальное давление,
- повышенная температура (до 37—38℃, в редких случаях),
- изменение стула (в начале болезни стул обычный, затем возникают диарея, в кале присутствуют жировые пятна, запах — резкий и неприятный),
- вздутие верхней части живота,
- появление фиолетовых пятен на лице и конечностях (цианоз).
Важно! В случае с панкреатитом обезболивающие препараты боль не ослабляют. После еды боль усиливается
Также ее усиливают кашель, движение и глубокий вздох. Бывает, что пациент жалуется на боль во всем животе. Она может отдавать в левую лопатку, поясницу и плечо или быть опоясывающей. Если приступ болезни и ее симптомы держатся более 1 недели, значит острый панкреатит перешел в свою тяжелую форму: появились осложнения в виде некроза и инфекции железы.
Симптомы хронического панкреатита
Для хронической формы характерны:
- боль в верхней части живота,
- рвота с желчью,
- диарея и присутствие в кале жировых пятен (стеаторея),
- потеря веса (из-за недостатка ферментов и, как следствие, плохого усвоения и переваривания пищи),
- повышенная утомляемость и нарушение сна,
- потливость, головные боли и головокружение.
Важно! Хронический панкреатит может протекать и бессимптомно. Часто пациентов беспокоит лишь тупая постоянная боль выше пупка
В начале заболевания боль может быть разной силы, но постоянной. По мере развития болезни боль отходит на второй план, становится тупой или вообще прекращается. Время от времени могут случаться приступы острого панкреатита с присущими ему симптомами.
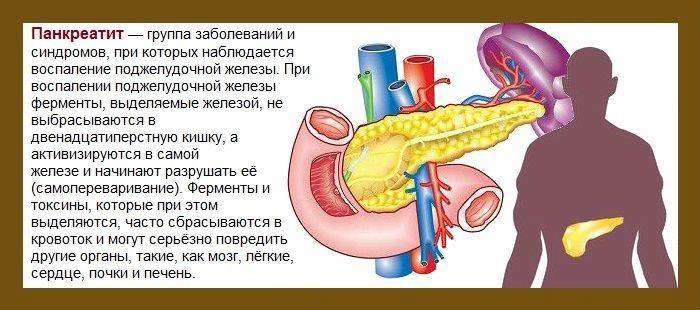
Что такое панкреатит?
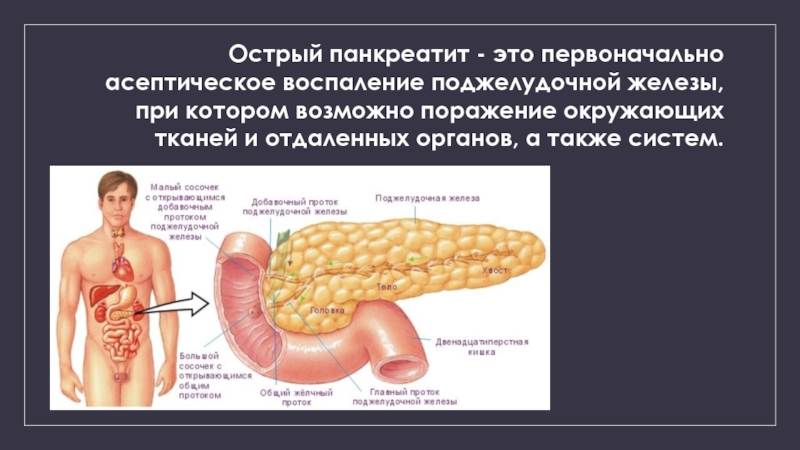
Панкреатит — это воспаление поджелудочной железы, оно может протекать очень тяжело и даже угрожать жизни.
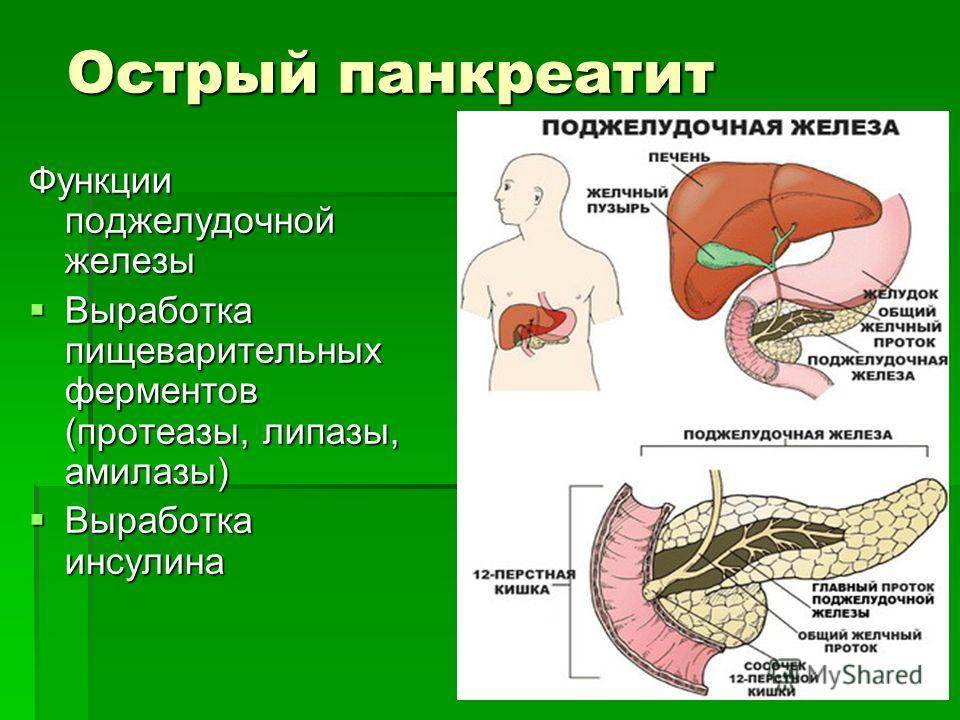
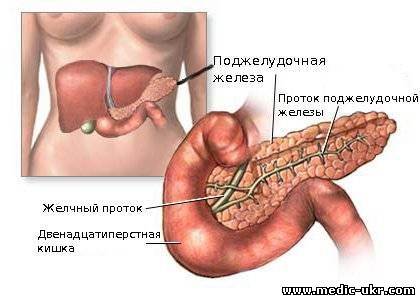
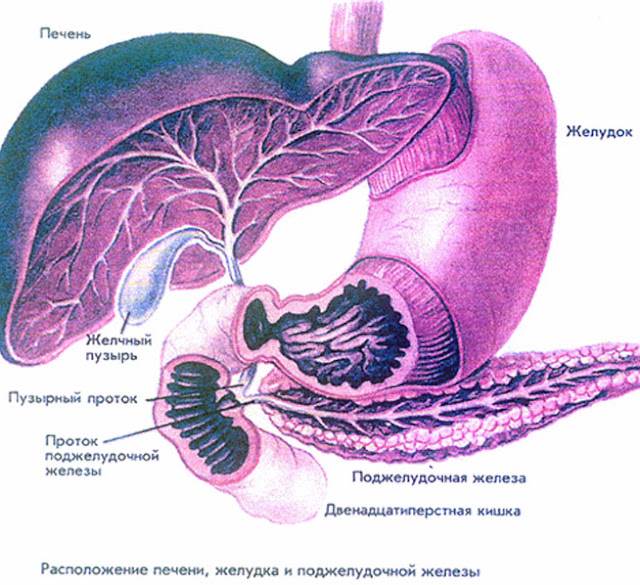
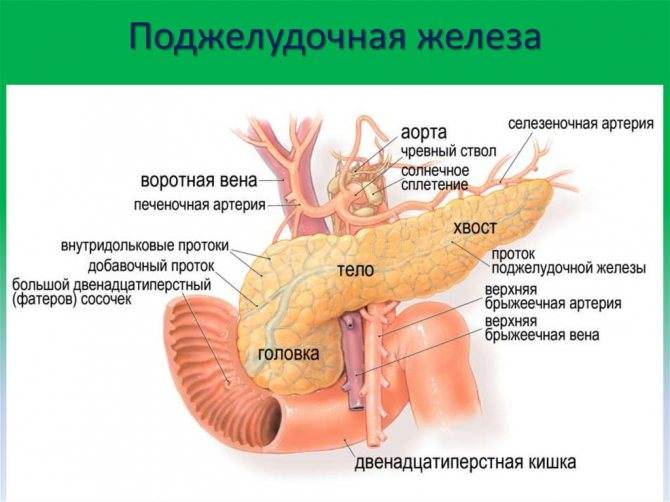
Поджелудочная железа выделяет ферменты, которые необходимы для переваривания и всасывания пищи кишечником. Она также вырабатывает важные гормоны (инсулин, соматостатин и глюкагон) и защищает двенадцатиперстную кишку от кислоты, которая поступает из желудка.
Почему возникает панкреатит?
Сбой в работе железы провоцируют:
- алкоголизм,
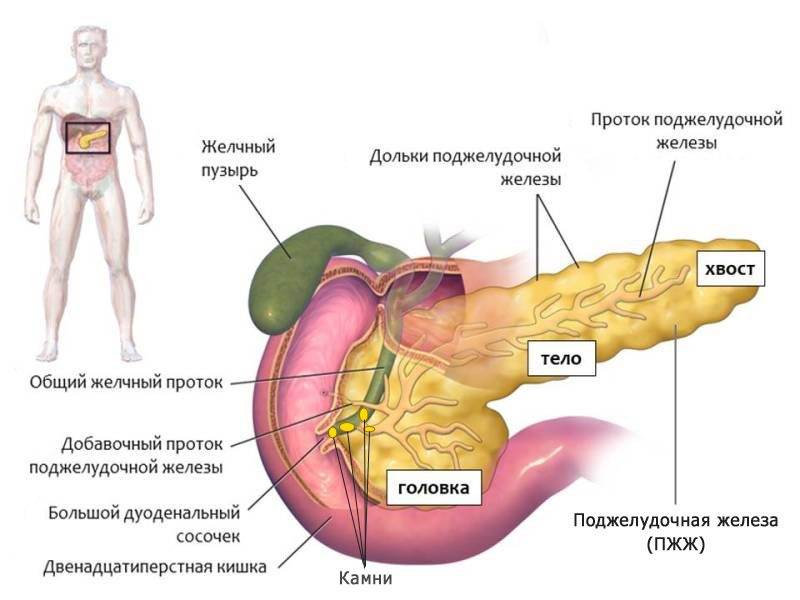
- желчнокаменная болезнь,
- избыток в питании жирной пищи,
- некоторые лекарства и др.
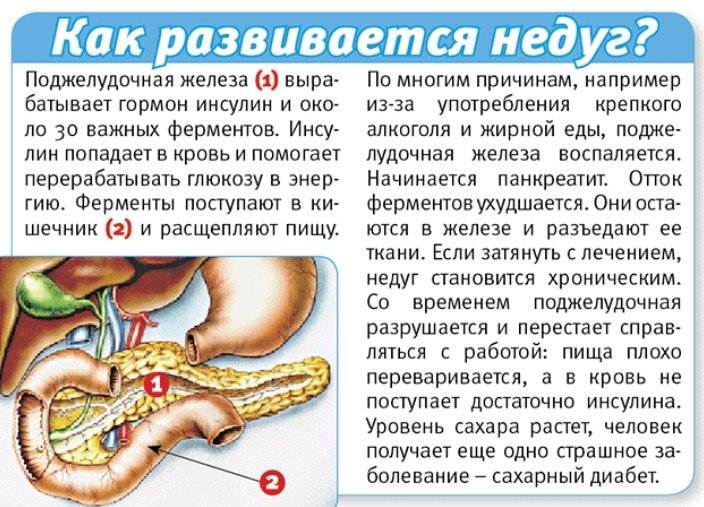
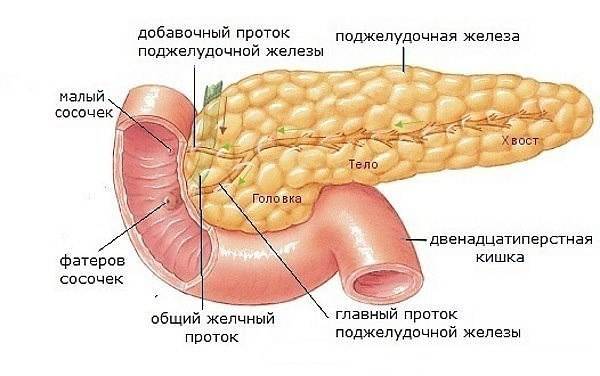
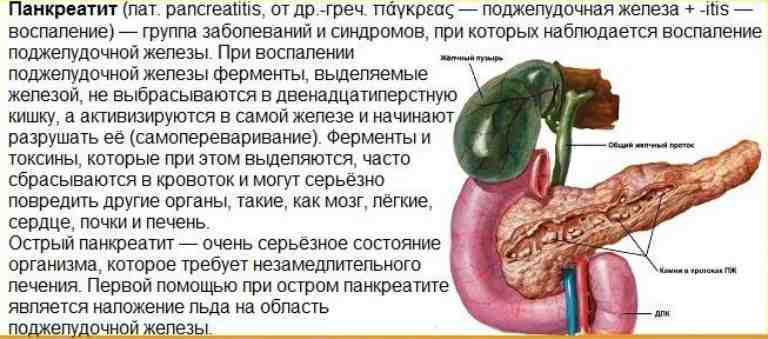
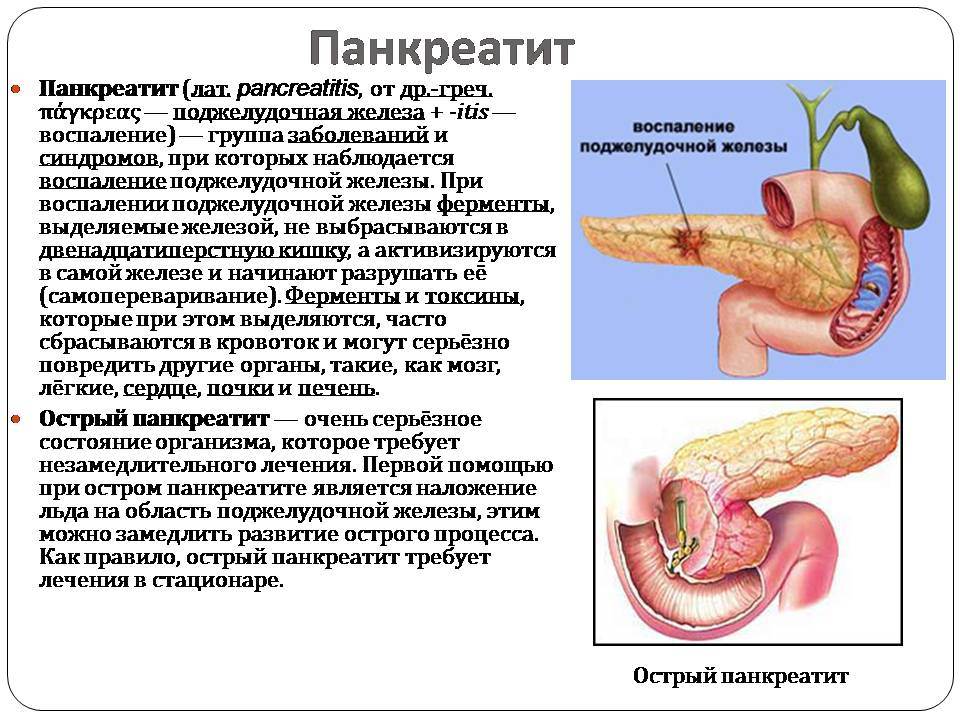
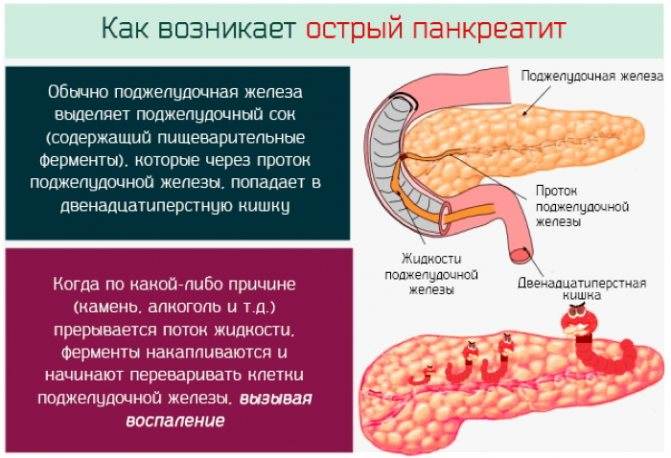
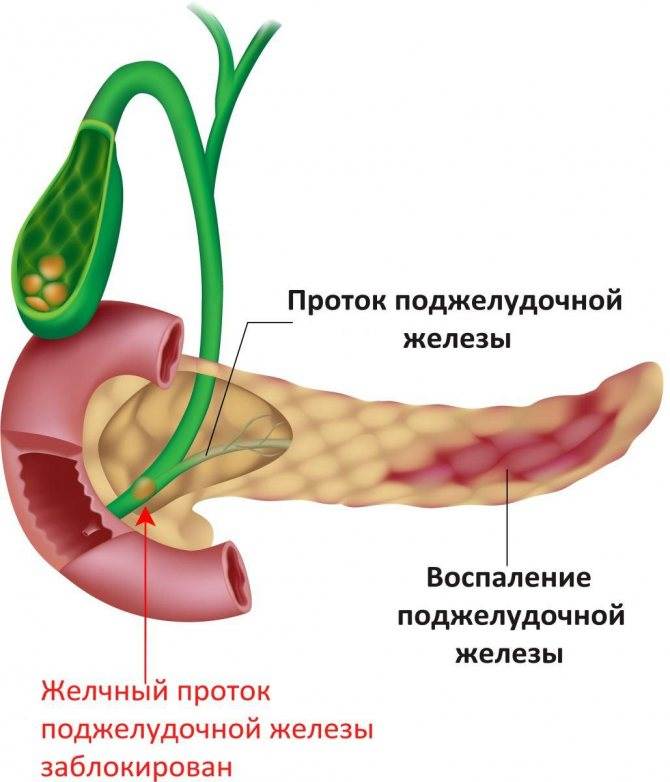
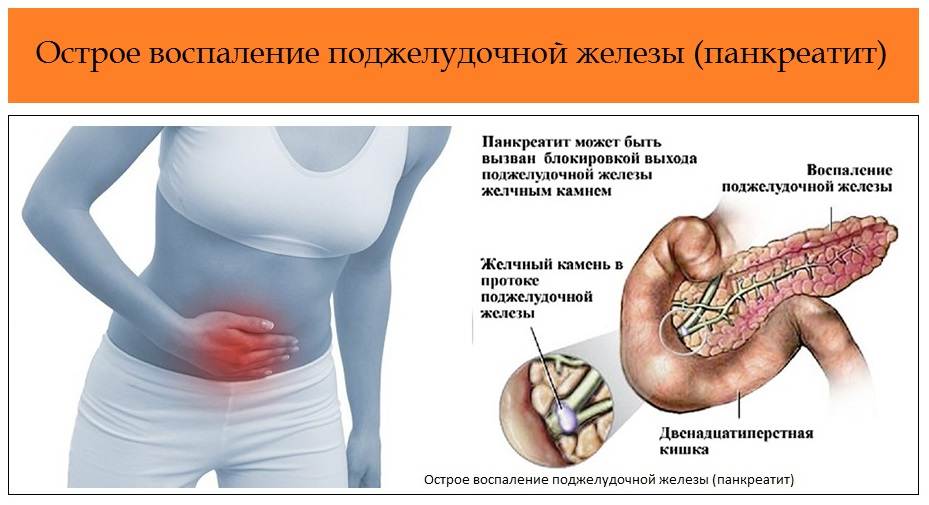
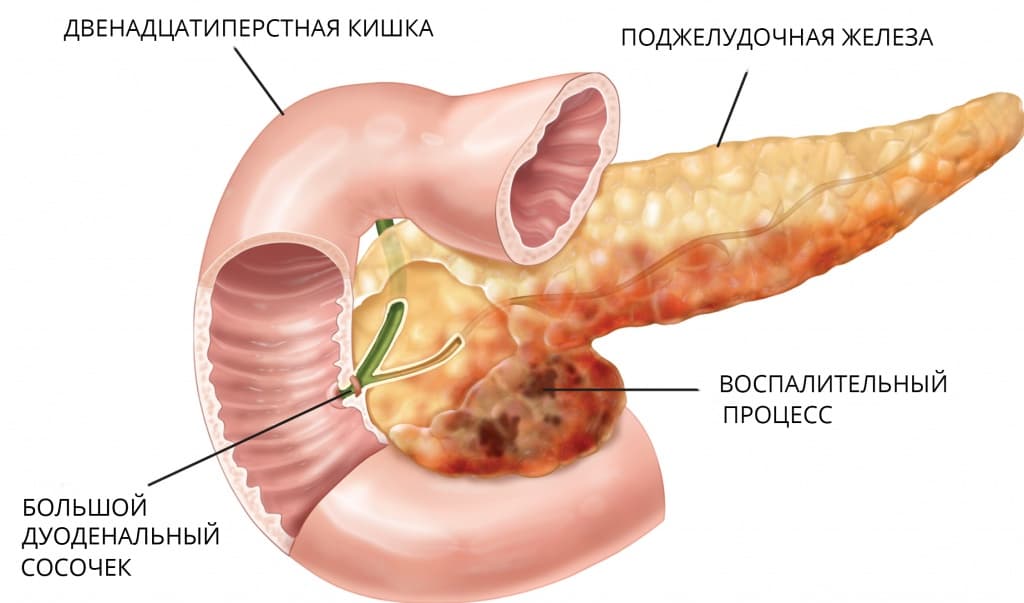
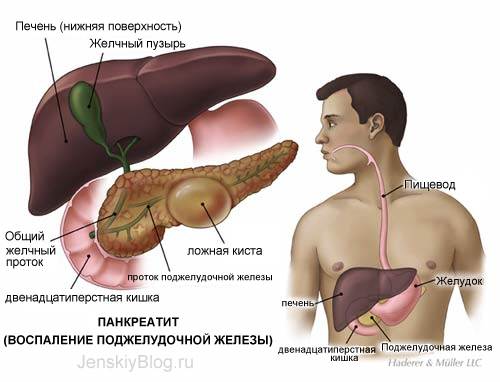
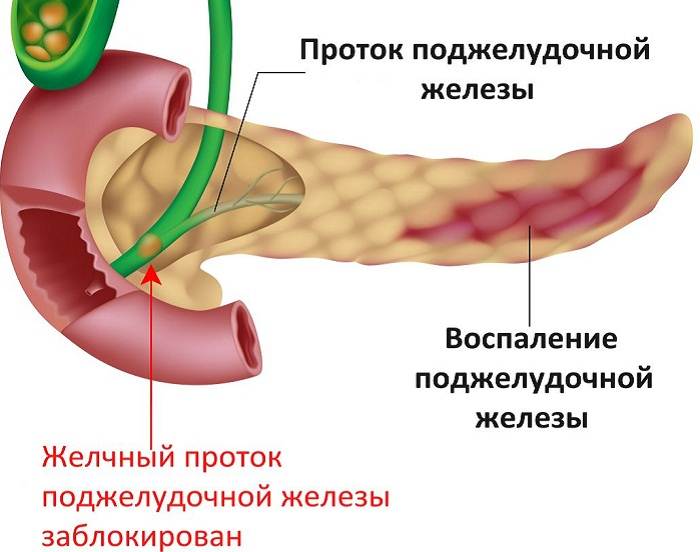
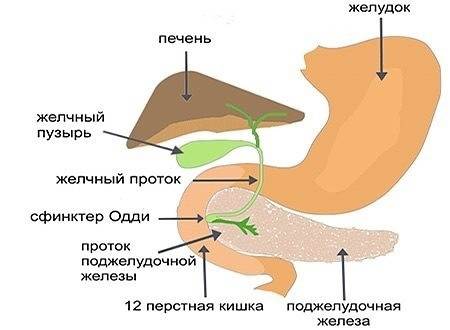
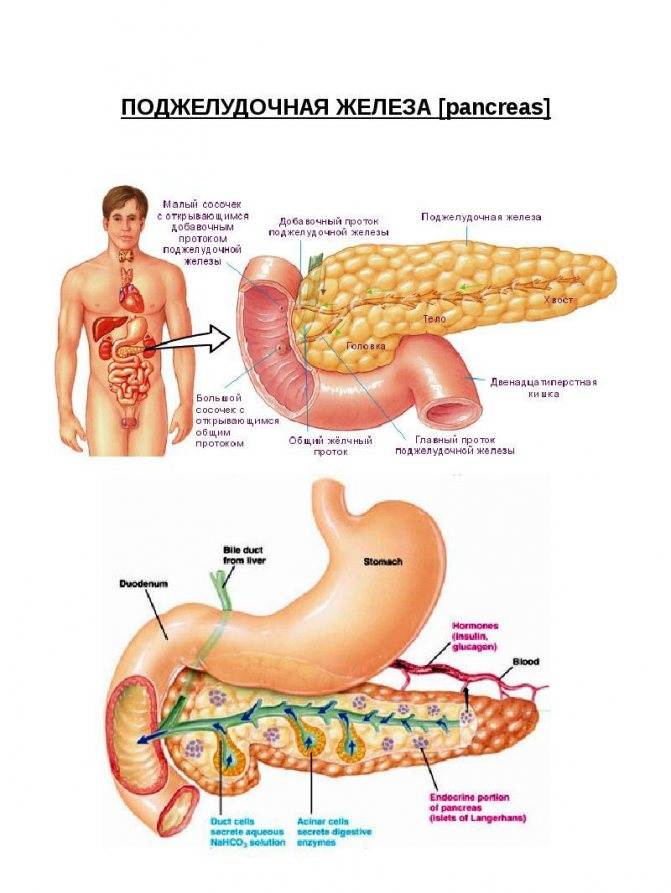
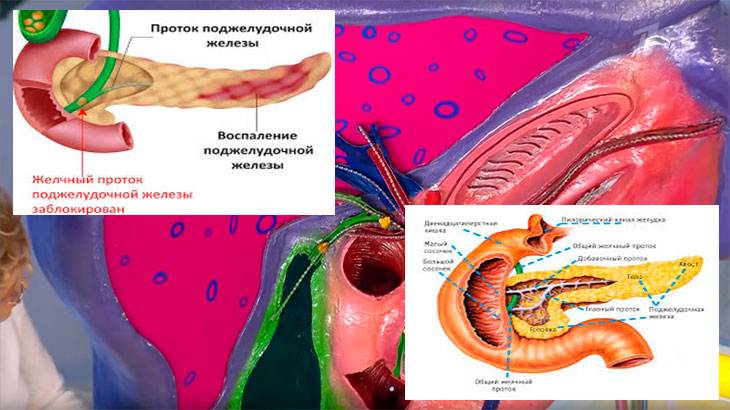
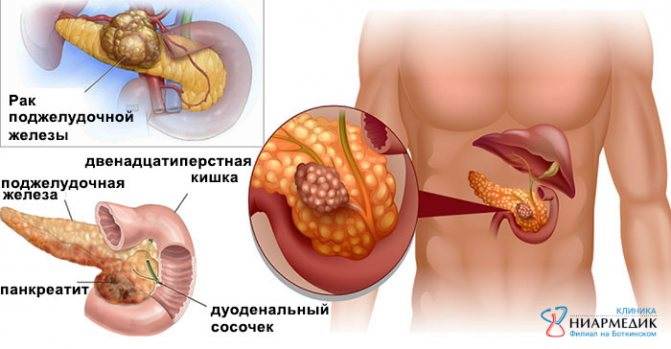
Часто причина – в суженных или закупоренных протоках железы. В результате ферменты, выделяемые поджелудочной, накапливаются в ней и начинают разрушать ее саму. Железа воспаляется (рис. 1).
Затем вместо того, чтобы отправиться в двенадцатиперстную кишку, эти ферменты поступают в кровь, отравляя организм. Подробнее о развитии болезни читайте в статье «Панкреатит»
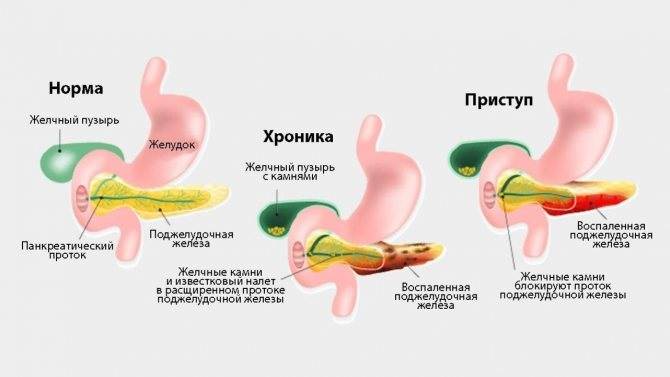
Панкреатит может протекать в двух формах: острой и хронической. При острой происходит неожиданное воспаление поджелудочной железы. Оно может повлечь отмирание органа или его частей и замещение его соединительной тканью и жиром. В лучшем случае острый панкреатит проходит сам: нет необходимости в госпитализации. В худшем — переходит в хроническую форму. При ней структура органа видоизменяется: забиваются протоки, ткань железы покрывается рубцами.
Известны случаи рецидивирующего панкреатита. Его особенностями являются острые боли, но уже на фоне изменившейся структуры поджелудочной.
Методы лечения панкреатита
При отсутствии должного лечения панкреатит может перейти в хроническую форму, проявляясь в виде обострений (симптомы хронического панкреатита в период обострения подобны симптомам острого панкреатита). Возможно развитие таких осложнений как атрофия, фиброз, кальцинирование поджелудочной железы, панкреонекроз. Подобные осложнения могут привести к летальному исходу.
Ни в коем случае нельзя заниматься самолечением панкреатита. Помимо риска развития осложнений, стоит учитывать, что ориентироваться только на собственную интепретацию боли нельзя. Похожая боль может быть вызвана не только панкреатитом, но и другими причинами. Диагностику панкреатита должен произвести врач.
При острой боли следует вызвать скорую помощь.
Лечение острого панкреатита осуществляется в стационаре.
Лечение хронического панкреатита направлено на восстановление функции поджелудочной железы. Если обращение за врачебной помощью было своевременным, то возможно достаточно быстрое восстановление функций поджелудочной железы в полном объёме.
В курс лечения входят:
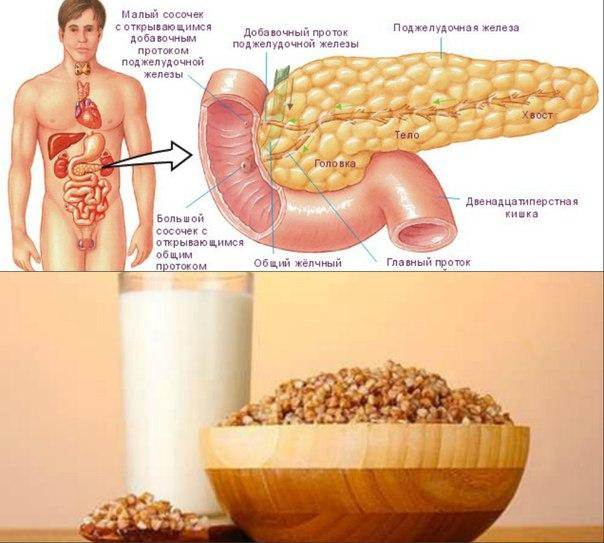
Коррекция диеты
Лечение хронического панкреатита включает в себя назначение специальной диеты, предполагающей исключение острой и жирной пищи, алкоголя, пониженное содержание углеводов.
Медикаментозное лечение
На период восстановления функций поджелудочной железы назначаются медицинские препараты, содержащие панкреатические ферменты.
Лечение желчнокаменной болезни
Фактором, способствующим развитию панкреатита, является, например, желчнокаменная болезнь. Поэтому лечение хронического панкреатита включает в себя мероприятия по лечению этого заболевания (удаление желчного пузыря).
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Лечение хронического панкреатита
Ответ на вопрос “как вылечить хронический панкреатит” даже для современных врачей остается открытым. Схема лечения определяется врачом для каждого отдельного случая. Главное – терапия должна быть комплексной, воздействующей на главную причину болезни.
Лечение хронического панкреатита включает2,3,4:
- немедленный отказ от вредных привычек. Курение и злоупотребление крепкими алкогольными напитками обостряют течение воспалительного процесса и способствует последующему развитию заболевания;
- строгое соблюдение диеты. Повседневный рацион должен содержать высококалорийную пищу, без острых блюд, соли и сахара в чистом виде. Принимать пищу следует часто, небольшими порциями. При обострении хронического панкреатита назначается лечебное голодание, которое поможет остановить секрецию поджелудочной железы и ослабить боль. После 1-3 “голодных” дней пациента переводят на специальную диету;
- основная терапия. В данном случае речь идет о приеме препаратов следующего типа: спазмолитики и анальгетики, антисекреторные и дезинтоксикационные лекарственные средства. Лечение проводят под наблюдением врача с точным соблюдением указаний;
- прием ферментных препаратов, задача которых – компенсировать нарушенную работу поджелудочной железы. Дело в том, что поджелудочная железа не восстанавливается (это не печень), и потому работать в полную силу при хроническом панкреатите уже не сможет. Именно поэтому первой линией терапии являются ферментные препараты, которые должны приниматься пожизненно. Примером ферментного препарата, назначаемого при хроническом панкреатите, является Креон;
- комплексную терапию. Может включать прием спазмолитиков или анальгетиков, антисекреторных и дезинтоксикационных лекарственных средств. Терапию проводят под наблюдением врача с точным соблюдением указаний;
- прием противовоспалительных и болеутоляющих средств, облегающих самочувствие пациента;
- фитотерапия, которая может назначаться в период ремиссии только по назначению врача.
Что делать, если обострение панкреатита застигло внезапно, а скорая помощь еще не прибыла? До приезда врачей нужно лечь, постараться максимально расслабить мышцы живота и приложить к больному месту грелку с холодной водой. Не стоит принимать обезболивающие препараты и любые другие медикаменты – это помешает правильной диагностике. И, конечно же, под строгим запретом любая еда и напитки, даже простая вода, ведь любая пища или жидкость могут спровоцировать усиление боли3.
Причины недостаточности ферментов
Наш организм продуцирует ферменты в ограниченном количестве, и иногда для полноценного пищеварения их не хватает. Такое состояние называют ферментной недостаточностью.
Часто она возникает по причине воспалительных заболеваний поджелудочной железы (в частности, панкреатита), воспаления кишечника, гастрита, патологий печени и желчевыводящих путей, патологий слизистой оболочки кишечника. Но обычно ферментов не хватает не потому, что организм вырабатывает их слишком мало, а потому что мы съедаем слишком много пищи. Переедание и несбалансированный рацион – наиболее распространенные причины проблем с пищеварением.
Средний объем желудка у взрослого – около литра, а если съесть больше, то ферментов просто не хватит для усвоения такого количества пищи. Алкоголь, слишком острая и жирная еда также не способствуют этому процессу.
Плохое пищеварение грозит не только бурей в животе, болью или изжогой. Последствия могут быть и более тяжелыми и даже перерасти в серьезные заболевания.
Острый панкреатит: лечение и первая помощь
При появлении начальных симптомов болезни необходимо вызвать бригаду скорой помощи. Лечение острого панкреатита проходит исключительно в больничных условиях под постоянным наблюдением специалистов.
В ожидании врачей для облегчения состояния больного можно положить ему на живот холод. Из лекарственных средств можно принять любые спазмолитики – папаверин, но-шпу, смазмалгон и т.п. С момента появления первых симптомов следует прекратить любой приём пищи (в том числе соков) и лечь в постель. Врачи говорят, что никакие медикаменты не лечат панкреатит лучше, чем холод, голод и покой.
Лечение в стационаре проводится с учетом клиники. Применяются спазмолитики, прокинетики, противовоспалительные препараты, антисекреторные, антибактериальные препараты (для профилактики или лечения бактериальных осложнений). Лечение проводится инфузионно(через капельницу). Большое значение имеет диетотерапия (когда пациенту разрешают возобновить прием пищи). Во время еды применяются ферментные препараты.
Заключение
Панкреатит — это воспаление поджелудочной железы. Характеризуется болью в верхней части живота, под левым ребром, и постоянной рвотой, после которой самочувствие не улучшается. Острая нетяжелая форма может пройти самостоятельно, тяжелая — привести к отмиранию участков органа. Другая опасность — переход заболевания в хроническую форму, когда повреждается и уже не подлежит восстановлению структура и ткани поджелудочной. Общая смертность от острого панкреатита составляет .
Основные причины панкреатита — это желчнокаменная болезнь (камни в желчном пузыре) и алкоголизм. Камни из желчного могут попасть в проток и заблокировать путь панкреатической жидкости. Это чревато сбоем всех других органов пищеварительной системы.
Диагностика включает анализы крови, мочи и кала и исследования — с проникновением внутрь или визуальным осмотром с помощью оборудования. Первичная помощь — это покой, голод и холод на живот. В зависимости от тяжести заболевания врачи назначают антибиотики, витамины и ферментные препараты. При осложнениях показана операция.
Заключение
Поджелудочная железа несет две важные функции: выработку гормонов и производство панкреатической жидкости, которая содержит ферменты, необходимые для пищеварения. Воспаление поджелудочной железы способно вывести из строя не только саму железу, но и другие важные органы. Лечение делится на консервативное с помощью медикаментов и оперативное, включающее хирургическое вмешательство.
Медикаментозная терапия призвана предотвратить дальнейшее воспаление, наладить нормальную работу поджелудочной и других органов, восстановить водно-электролитный и щелочной баланс. К основным препаратам относят спазмолитики для снятия боли, ферменты — чтобы дать поджелудочной отдых, антациды и антисекреторные — для контроля кислотности и восстановления щелочной среды. При наличии осложнений прописывают антибиотики. К дополнительным препаратам относят витамины, бифидо- и лактобактерии и желчегонные.
Только врач может определить, какой препарат следует назначить, продолжительность курса его применения и дозировку. Жизненно необходимо отказаться от алкоголя и курения и строго придерживаться диеты.