Несмотря на множество сходств, новообразования имеют внушительный список отличий
| Показатель | Бородавки | Папилломы |
| Форма | Преимущественно округлая с чёткими контурами | Преимущественно листовидная или дольчатая с нечёткими, рваными контурами, внешне напоминает цветную капусту |
| Цвет | От телесного до светло-коричневого, иногда розового, могут приобрести даже чёрный оттенок из-за скопления загрязнений | От белого до тёмно-коричневого |
| Локализация | На открытых участках тела: руки, ноги, волосистая часть головы и т.д. | В складках и на слизистых оболочках: подмышечные впадины, половые органы, шея, лицо и т.д. |
| Структура | Плотная | Мягкая |
| Крепление | Широкое основание | «Ножка» |
| Размер | Способны уменьшаться и увеличиваться | Только увеличиваются |
| Особенность | Способны самоликвидироваться без лечения | Не исчезают самостоятельно, необходимо удаление |
| Лечение | Удаление, возможно медикаментозное лечение | Только удаление |
| Склонность к озлокачествлению | Практически никогда не перерождаются | Высокая вероятность перехода |
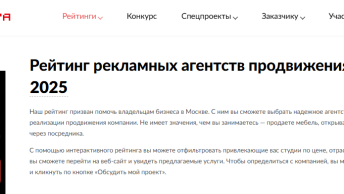
Патанатомия
чаще поражается митральный клапан, митральный с аортальным реже – изолированно один аортальный.

Процесс веррукозный, бородавчатый, т.е. на клапанах во время ревматических атак появляются многочисленные высыпания микроскопической величины гранулем. В начале больших деформаций нет. Деформация возникает не ранее 4-6 месяцев или приблизительно 1 год. Могут быть рецидивы – ревматические атаки, их возникновение и тяжесть разнообразны. Они зависят от макроорганизма, условий его жизни, лечения. Чем чаще атаки и чем они выраженнее, тем более вероятно возникновение тяжелых пороков сердца.
Подострый бактериальный (инфекционный) эндокардит
Этиология
Хронические очаги инфекции (синуситы, тонзиллиты, кариозные зубы, случаи их экстракции, венепункции наркоманами и т.д.).
Инфекция, гнездящаяся здесь, видимо, значительно более вирулентна, а макроорганизм слабее, чем в случаях заболеваний ревматизмом.
Микробная флора при подостром инфекционном эндокардите в посевах крови обнаруживается в большинстве случаев. Это стрептококки, стафилококки, энтерококки, реже – патогенные грибы и др.

Еще в начале 20-го века ряд ученых (Шотмюллер) указывали, что причинами возникновения подострого септического эндокардита являются ревматические пороки сердца. Считалось, бородавчатые плотные образования на клапанах, их утолщения, задерживают (осаждают) циркулирующих в крови микробов. Правда, уже в середине 20-го века наши ученые (Б.А.Черногубов, 1949 г.) посчитали это понимание упрощенным, выдвинув иные толкования связи ревматического и септического эндокардитов.
Тем не менее, сейчас предрасполагающими факторами для возникновения подострого септического эндокардита считаются не только ревматические деформации клапанов сердца, но и их склеротические изменения (атеросклероз аорты, постинфарктные рубцы), пролапс митрального клапана.
Патанатомия
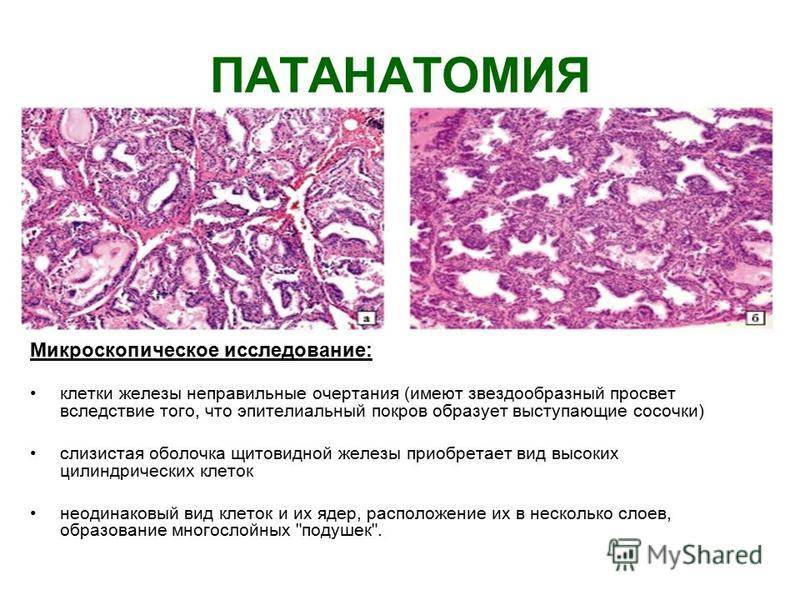 В пораженных клапанах преобладает деструктивный (язвенный) процесс, поэтому чаще развивается недостаточность клапанов, аорты или митрального клапана. Трехстворчатый клапан и полулунные клапаны легочной артерии поражаются редко. Подострый септический эндокардит чаще поражает аортальный клапан, аортальный вместе с митральным (комбинированный порок), реже – один митральный. Если считать подострый септический эндокардит как вторичный, развивающийся на ревматически измененных клапанах, то надо на первое место по частоте случаев поставить митральный клапан.
В пораженных клапанах преобладает деструктивный (язвенный) процесс, поэтому чаще развивается недостаточность клапанов, аорты или митрального клапана. Трехстворчатый клапан и полулунные клапаны легочной артерии поражаются редко. Подострый септический эндокардит чаще поражает аортальный клапан, аортальный вместе с митральным (комбинированный порок), реже – один митральный. Если считать подострый септический эндокардит как вторичный, развивающийся на ревматически измененных клапанах, то надо на первое место по частоте случаев поставить митральный клапан.
Клиника
Начало болезни постепенное, несколько дней; субфебрильная или ремиттирующая температура держится 7-10 дней и более, ознобы, потливость, прогрессирующая слабость, бледность.
Появление диастолического шума в точке Боткина и на аорте, постепенно формируется порок сердца, чаще недостаточность аортального клапана. Границы сердца увеличиваются влево. Постоянное наличие бактерий в крови вызывает общую интоксикацию и своеобразные реакции тканей макроорганизма, что выражается рядом симптомов.

Симптом «часовых стеклышек» и «барабанных палочек»
Синдром капилляротоксикоза: симптом Кончаловского (жгута), симптом Лукина (кровоизлияния в конъюнктиву глаза)
Увеличение селезенки, меньше — печени
Анемия
Нередко отмечаются эмболии в почки, мозг, селезенку, конечности с образованием инфарктов этих органов, гангрены конечностей.
Важным для диагноза и лечения является микробиологическое исследование крови, выявление действующего возбудителя. Трансторакальная ЭХОкардиография в большом % случаев выявляет вегетации соответствующих гемокультур.
Прогноз очень серьезный. Без лечения летальный.
Профилактика
Устранение хронических очагов инфекции
Проведение предупредительных мер (предварительный прием внутрь и парэнтерально антибиотиков – амоксициллина) и строго соблюдение асептики и антисептики при проведении «малых операций»: в стоматологии, урологии и др.
Противорецидивное лечение ревматических пороков сердца
Здоровый образ жизни.
Причины появления бородавок и папиллом
Возникновение бородавок и папиллом является следствием попадания в организм вируса папилломы человека (ВПЧ). А известная теория о том, что бородавки появляются от прикосновения к лягушке, – всего лишь заблуждение. Заразиться папилломавирусом можно несколькими способами:
- половым путём;
- при родах;
- контактно-бытовым.
- Говоря подробнее о контактно-бытовом способе, можно выделить следующие пути попадания инфекции в организм:
- непосредственный контакт кожных покровов (рукопожатие, поцелуй);
- через предметы общего пользования (в тренажерном зале, в транспорте);
- при использовании предметов личного пользования (бритва, зубная щётка);
- ношение чужой обуви, хождение босиком в общественных местах (банях, бассейнах и т.д.);
- при проведении косметологических процедур инструментами, не прошедшими дезинфекцию (эпиляция, маникюр).
Проникает вирус через микротрещины, порезы или ссадины на кожных покровах. После проникновения возбудитель переходит в режим ожидания и активируется при определённых условиях. Именно поэтому нет точного определения инкубационного периода ВПЧ. У людей с сильной иммунной системой новообразования не формируются, возбудитель уничтожается и в течение года выводится из организма. «Активировать» вирус и, тем самым, вызвать рост бородавок и папиллом могут следующие факторы:
- инфекционные заболевания, ослабляющие иммунитет;
- стрессовые ситуации и нервные перенапряжения;
- беременность;
- ожирение;
- снижение иммунитета;
- прохождение химиотерапии;
- авитаминоз;
- сахарный диабет;
- гормональный дисбаланс;
- тяжёлые и длительные физические нагрузки;
- несоблюдение гигиены;
- вредные привычки;
- болезни желудочно-кишечного тракта;
- длительный приём антибиотиков, угнетающих иммунную систему.
Наиболее склонны к заражению вирусом пожилые люди и дети. Это обусловлено состоянием кожных покровов в данный возрастных категориях. Также на восприимчивость ВПЧ в некоторой степени влияет генетическая предрасположенность.
Чем опасны новообразования
Главная опасность, которую несут в себя бородавки и папилломы, заключается в угрозе перерождения в злокачественную форму. Степень их опасности зависит от типа папилломавируса:
- высокая (онкогенные) – 16, 18, 31, 33, 35, 39, 45, 52, 58, 59, 68;
- низкая (неонкогенные) – 6, 11, 26, 41, 42, 50, 61, 73, 82 и т.д.;
- отсутствует – 1, 2, 3, 4, 5.
Существует высокая вероятность озлокачествления, если бородавки и папилломы постоянно травмируются (трутся об одежду, задеваются о что-либо и т.д.). В этом случае возможно заражение вредными бактериями. Для предупреждения перерождения доброкачественного образования в злокачественное необходимо регулярно посещать дерматолога и не медлить при обнаружении подозрительных симптомов. Особо опасны остроконечные кондиломы, поражающие внутренние половые органы женщины, поскольку способны вызвать серьёзные заболевания: псевдоэрозию шейки матки, эктопию эпителия цилиндрического типа, рак шейки матки. Помимо этого, их наличие проявляется рядом неприятных симптомов: жжением и зудом во влагалище, неприятным запахом, болями внизу живота, болью и выделением сукровицы во время полового акта. У мужчин отсутствие лечения папиллом приводит к снижению либидо, эректильной дисфункции, бесплодию. Также может спровоцировать опасные заболевания: аденокарциному, рак заднего прохода, заболевания полового члена, ротовой полости или гортани.
Многие разновидности не несут опасности, однако игнорирование лечения бородавок и папиллом спровоцирует увеличение их количества. А постоянная атака организма вирусами в конечном итоге приведёт к ухудшению общего состояния здоровья человека.
Лазерное удаление новообразований. Как правильно ухаживать за кожей после процедуры?
Пациент должен понимать, что после операции кожа на участке удаления может заметно изменится.
Этапы заживления ранки:
1 неделя
На месте где проводилось удаление папилломы сначала возникнет открытая небольшая рана, которая быстро покроется тонкой корочкой. Не нужно отдирать корочку, поскольку она является защитой от проникновения инфекции в открытую рану. Необходимо оберегать место, где расположена ранка от повреждений и травм. Не допускается трение мочалкой пораженного участка. Ни в коем случае не расчесывайте поврежденное место.
По рекомендациям специалиста можно обрабатывать рану обеззараживающими средствами.
2 неделя
Буквально через 10 дней корочка спадет, а на ее месте образуется еле заметный рубец. Не стоит бояться, что этот шрам останется с вами навсегда! Он со временем исчезнет, и кожа на прооперированном участке полностью восстановиться.
3 неделя
В этот промежуток времени на месте ранки развивается здоровая кожа, которая способна самостоятельно противостоять ультрафиолетовым лучам и прочим факторам.
После того как рана, где ранее было новообразование, полностью заживет дальнейший специальный уход не нужен.
Если вдруг на прооперированном месте ощущаться зуд (после 20 дней), но кожа при этом будет выглядеть нормально, без покраснений и воспалений, можно использовать мазь с успокаивающим действием.
К окончанию месяца после процедуры ямочка от удаленного новообразования сглаживается. На 3 месяц на кожном покрове остается еле заметный след от операции.
Процесс заживления занимает от двух до четырех недель. Срок будет зависеть от площади, которую занимает удаленное новообразование. Чем больше площадь удаления, тем продолжительнее будет процесс регенерации тканей на поврежденном участке.
Перейдем к вопросу правильного ухода после удаления новообразований, так чтобы это привело к быстрому процессу заживления и регенерации кожного покрова без негативных последствий.
Для этого рассмотрим несколько правил, которых следует придерживаться:
- Первые несколько дней не мочите рану, где ранее было новообразование.
- После удаления лазерным способом не следует подвергать кожу действию ультрафиолетовых лучей. Стоит исключить посещение солярия и длительное время пребывание на солнце. Пренебрежение данным правилом может обернуться пигментацией рубца.
- В течение месяца после процедуры нужно пользоваться солнцезащитным кремом.
- Стоит отказаться от скрабов, лосьонов и тоников если вы удалили родинку на лице. Так же будет нежелательным применение тональных средств и косметики в течение 2 недель после процедуры.
- В течение недели запрещено употреблять алкоголь, поскольку он способствует расширению сосудов, что может стать причиной кровотечения;
- Не допускать попадания на прооперированное место средств бытовой химии.
- Не рекомендуется посещать сауны и бассейн первые пару недель для уменьшения риска проникновения инфекции в месте, где было новообразование;
- Если же новообразование удалили в области гениталий, нужно отказаться на некоторое время от интимной близости.
Если придерживаться простейших правил, то процесс восстановления будет быстротечным и без неприятных последствий.
Важно! Если спустя пару дней после процедуры «лазерное удаление новообразования» в зоне ранки будет наблюдаться отек или кровотечение, то нужно незамедлительно обратиться к лечащему врачу, поскольку данные симптомы могут свидетельствовать о развитии инфекции.
Что такое бородавки
Бородавки – это округлые возвышения кожи в виде сосочка или узелка с чёткими контурами и плотной структурой, возникающие за счёт активного разрастания верхних слоев эпителия. Они могут появляться абсолютно у каждого человека, в любом возрасте и на любом участке кожи, начиная от головы и заканчивая подошвами ног. Наиболее часто «мишенью» становятся открытые участки тела, часто подвергающиеся травмированию: руки, локти, колени, голова. Бородавки могут достигать размеров от 1 мм до 15 мм: это напрямую зависит от её вида и места образования. Они размещаются на теле поодиночно или небольшими группами, а их распространение зависит от работы иммунитета. Также отмечается быстрое увеличение количества наростов при повреждении целостности бородавки. Иногда несколько бородавок сливаются, образуя крупную опухоль с широким основанием в виде конуса или полусферы. При появлении наросты имеют телесный цвет, а со временем могут приобрести бурый или даже чёрный оттенок, иногда – серый или желтоватый. Их поверхность может быть гладкой, слегка шероховатой или пупырчатой. Внешне они напоминают угри или мозоли, поэтому их достаточно легко перепутать. Особенностью бородавок является высокая вероятность самостоятельной ремиссии, особенно если они возникли в детском возрасте.
Виды папиллом
- Различают следующие виды папиллом:
- нитевидные (акрохорды);
- аногенитальные.
Аногенитальные (остроконечные кондиломы) – папилломы в виде телесных или бледно-розовых наростов острой формы, склонных к слиянию. При трении они становятся пунцовыми и начинают кровоточить. Такие наросты достигают 1-1,5 см и внешне они напоминают цветную капусту или петушиный гребень из-за своего дольчатого строения. Обычно передаются половым путём и имеют специфическую локализацию: на половых органах, в промежности, на стенках влагалища, на крайней плоти, мошонке и вокруг ануса. Хотя и с меньшей частотой, даже при отсутствии анального полового контакта могут расти даже в анус и в уретру, вызывая кровотечения и дискомфорт при опорожнении. Если же вирус проник в организм посредством орального секса, то бородавки возникают на слизистой оболочке ротовой полости, в глотке, на голосовых связках или трахее. Иногда они могут образоваться в подмышечных впадинах, под молочными железами, а у детей – в носогубных складках. Аногенитальные папилломы достаточно опасны для человека по многим причинам, главной из которых является высокая вероятность перерождения в злокачественную форму. Находясь внутри влагалища женщины, они вызывают зуд и жжение, боль внизу живота, боль и дискомфорт во время полового акта, а после него – кровянистые выделения. Поэтому независимо от положения, формы и размера остроконечные кондиломы всегда подлежат удалению. Нитевидные – новообразования в виде тонких, длинных, кистевидных ростков. Их также называют лицевыми, поскольку обычно локализуются на лице, особенно веках и носогубных складках, и шее. Редко могут встречаться на ногах, в паховых складках, под молочными железами и в подмышках. Т.е. они появляются на участках нежной и тонкой кожи, в складках, характеризующихся повышенной влажностью. Преимущественно поражают людей пожилого возраста. Процесс образования нароста начинается с появления небольшого узелка, со временем образование приобретает вытянутую овальную форму или остаётся круглым на тонкой ножке. Традиционно нитевидные наросты телесного цвета, из-за чего часто долго остаются незамеченными, но иногда становятся жёлтого, коричневого или розового цвета. Вырастают они около 0,5-1 см, свыше – крайне редко. Риск перерождения акрохорд в злокачественную форму минимальный, однако если травмировать их, то возможно развитие воспалительного процесса. Такой вид новообразований не самоликвидируется, склонен к распространению на другие участки тела, увеличению в размерах и количестве. Для большинства людей это становится причиной психологического дискомфорта, эмоционального стресса и снижения самооценки. Поэтому косметический дефект является главным основанием удаления нитевидных наростов.
Разновидности папиллом
Самыми распространенными видами папиллом считаются:
- Простые или иначе вульгарные папилломы. Это крупная папула, вначале она небольшая, по мере роста ее поверхность становится шероховатой, цвет таких папиллом мало отличается от здоровых тканей. Вокруг одной бородавки могут образовываться сразу несколько мелких;
- Акрохорды – образования нитевидной формы. На раннем этапе на коже появляется желтоватое по цвету уплотнение, которое, постепенно вытягиваясь, приобретает тонкую ножку. Места локализации – веки, шея, паховая область, зона под грудью;
- Плоские – уплотнения, чуть возвышающиеся над телом. Сходны по внешнему виду с родинками, но в отличие от них имеют плотную структуру. Располагаться могут группами, чаще всего охватывают прианальную область, мошонку у мужчин, половые губы у женщин, спину, шею;
- Остроконечные кондиломы. Это сосочковые новообразования, чаще всего на одном месте появляется сразу несколько таких папиллом, что приводит к их быстрому разрастанию и к приобретению формы в виде «цветной капусты» или «петушиного гребня». Локализация кондилом – влагалище, половые губы, паховая область, пенис у мужчин;
- Подошвенные бородавки. Отличаются прорастанием основной части вглубь тканей, что приводит к включению в патологический процесс нервных окончаний и соответственно вызывает болезненные ощущения. Видимая часть подошвенных папиллом плоская, желтая, плотная.
Наиболее вероятно онкогенная природа происхождения папиллом, расположенных на слизистых оболочках. Но в любом случае при появлении вирусных наростов на теле необходима консультация дерматолога, онколога и лечение, предполагающее удаление бородавок и противовирусную терапию.
Как выглядит подногтевая меланома? Фото и признаки.
Все приведенные ниже картинки имеют гистологическое подтверждение, а не взяты из интернета. В квадратных скобках указан источник. Есть 2 наиболее частых признака:
Признак I
Чаще всего подногтевая меланома проявляется в виде полоски коричневого или черного цвета. Полоска начинается от ногтевого валика и заканчивается на крае ногтя. Это состояние называется продольной меланонихией. Некоторые лекарственные препараты могут приводить к появлению таких полос – ретиноиды и Доцетаксел (Таксотер) . Этот признак может быть и при состояниях, не связанных с меланомой, например, при грибковом поражении ногтя, пигментном невусе ногтевого ложа.

Подногтевой пигментный невус у мальчика 13 лет

Подногтевая меланома I ст., 0,2 мм по Бреслоу
Признак II
Наиболее частым признаком этого вида меланомы является симптом Хатчинсона – переход пигментации на ногтевой валик или кончик пальца. На 7 из 8 изображений, представленных ниже, виден этот признак. В то же время нельзя однозначно утверждать, что этот симптом бывает только при меланоме. Он может наблюдаться и при прозрачной кутикуле .
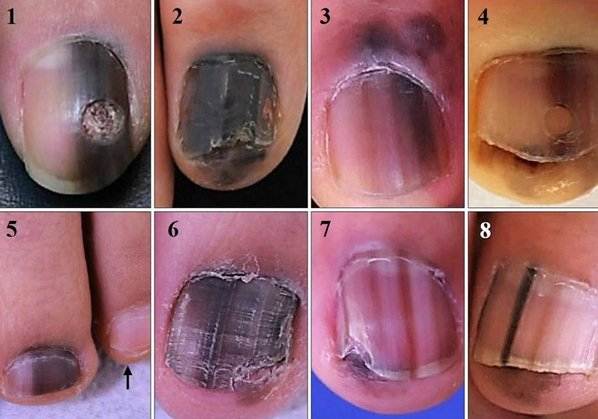
8 случаев подногтевых меланом in situ (начальная стадия)
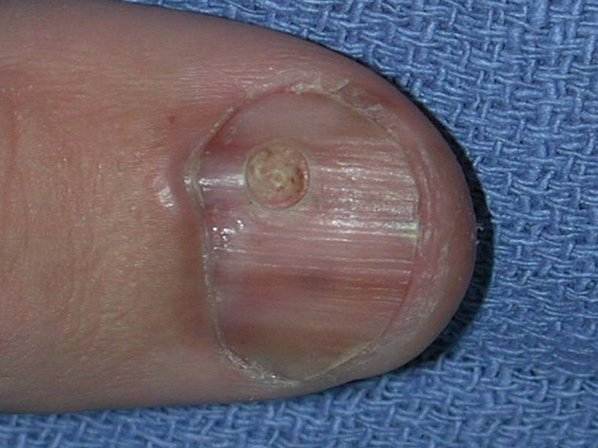

Подногтевая меланома большого пальца c 4-м уровнем инвазии по Кларку, толщина по Бреслоу не указана

Подногтевая меланома, толщина по Бреслоу 1,5 мм
Что такое папилломы
Папилломы также являются доброкачественными образованиями. Они бывают разнообразных форм – листовидной, шарообразной, нитевидной или дольчатой, часто внешне напоминая цветную капусту. Наросты имеют мягкую рыхлую структуру и располагаются на тоненькой ножке. Изначально их размер составляет около 2 мм, но постепенно они способны вырастать до 1-2 см. Цвет папиллом также варьируется от белого до тёмно-коричневого. Излюбленным местом локализации является участки тела с тонкой и нежной кожей, складки и слизистые оболочки, т.е. это шея, веки, носогубная складка, подмышечные впадины, область под молочными железами, половые органы, паховая область, перианальная складка, вокруг ануса, в прямой кишке, уретре, мочевом пузыре и т.д. Достаточно редко папилломы могут образоваться в ротовой полости и на голосовых связках. Нарост может быть как одиночным, так и множественным. В основном на одном участке располагается 5-20 папиллом. Их распространённость в значительной мере зависит от иммунитета и его способности противостоять вирусу. Главной особенностью этого вида новообразований является повышенная угроза перехода в злокачественную форму. Особенно это касается папиллом, формирующихся на слизистых оболочках женских половых органов. При отсутствии лечения они провоцируют раковые заболевания.
Как предотвратить появление келоидного рубца?
Есть несколько способов профилактики появления келоидного рубца.
- Если проводится хирургическое иссечение новообразования, во время наложения швов следует использовать техники, минимизирующие натяжение краев раны.
- Механическая стабилизация – использование специальных силиконовых пластин либо применение гелей на основе силикона.
- Применение различных медицинских препаратов, содержащих флавоноиды, – полученные естественным путем субстанции из различных растений (например, экстракт лука). Однако данные по эффективности этой группы препаратов противоречивы.
- Терапия давлением (компрессией) – в пределах 15–40 мм рт. ст. в течение 23 часов в сутки на протяжении 6 месяцев. Данные об эффективности этого метода также противоречивы.
- Глюкокортикостероиды (ГКС) – могут использоваться в качестве кремов или мазей на начальных этапах формирования рубца и для профилактики его формирования, а также в виде инъекций в рубцовую ткань.
Как распознать опасную родинку
Врачи рекомендуют нам регулярно осматривать свое тело на предмет выявления странных родинок или новообразований
Чтобы легче было определить, насколько родинка типична или нетипична, был разработан специальный метод, который называется ABCDE. Каждая буква в этой аббревиатуре обозначает (на английском) ключевой признак, на который надо обратить внимание
A (asymmetry) – асимметрия. Родинка неравномерно разрастается в сторону. В норме, если через середину родинки провести воображаемую прямую, половинки будут симметричны.
B (border irregularity) – неровный край. Он может быть изрезанным, нечетким, и это один из признаков меланомы. В норме у родинки ровные края.
C (color) – цвет. Его неоднородность, вкрапления черных, красных, сизых оттенков должны насторожить. В норме родинка целиком одного цвета.
D (diameter) – диаметр. Если родинка в диаметре более 6 мм (это примерно размер ластика на кончике карандаша), она требует внимания специалиста.
E (evolving) – изменчивость. Имеется в виду изменчивость любой характеристики: цвета, формы, размера – все это повод нанести визит к дерматологу. В норме родинки остаются неизменными всю жизнь.
Осматривать свои родинки следует более-менее регулярно всем без исключения, но есть категория людей, которым надо утроить внимание к ним. Это в первую очередь те, у кого родственники болели меланомой или иными онкологическими заболеваниями, и те, кому уже удаляли подозрительные родинки
Кроме того, повышенный риск имеют обладатели светлых волос и светлой кожи.
При наличии тревожных симптомов врач может назначить дерматоскопию и даже сделать индивидуальную фотокарту родинок. Прибор фотографирует их, а затем специальная программа создает схему их расположения на теле.
Когда человек придет к врачу в следующий раз, можно будет сравнить «карты» годичной давности и нынешнюю: есть ли новые образования, изменения в старых. Дерматологи уверены, что эти карты – отличный инструмент для ранней диагностики меланомы.