Как предотвратить появление боли?
Чтобы не просто убрать, но предотвратить появление боли, нужно просто предотвратить появление грыжи. Необходимо соблюдать простые правила:
- правильно двигаться и работать над осанкой, избегать плоскостопия;
- носить тяжести только равномерно в рюкзаке на спине;
- во время подъема тяжести стараться держать груз симметрично, и ни в коем случае ни на одном плече и ни в одной руке;
- не наклоняться и не поворачиваться, находясь с тяжелым грузом;
- следить за массой тела, не допуская его превышения;
- регулярно стараться висеть на турнике или плавать, разгружая позвоночник, заниматься лечебной гимнастикой;
- после достижения определенного возраста проверять уровень кальция в крови, профилактировать остеопороз;
- зимой, и особенно при наличии гололеда нужно воздерживаться от резких движений, поскольку падения и травмы являются фактором риска возникновения протрузии и грыжи.
Таким образом, вы сможете избежать сильной боли в спине. Если же протрузия, или, тем более, грыжа у вас уже есть, и они беспокоят вас регулярно, то тогда наилучший способ — это современное малоинвазивное оперативное вмешательство.
В настоящее время они проводятся с большим успехом в Болгарии, в Чехии, и в том числе, в России. Это холодная плазменная и лазерная нуклеопластика, вапоризация, эндоскопическая микродискэктомия. В результате или профилактируется появление грыжи из протрузии, или ликвидируется само хрящевое выпячивание, и нервные корешки, мышцы и связки ничего больше не сдавливают. Только операция может привести к радикальному извлечению и улучшить качество жизни.
11. Можно ли вылечить варикоз навсегда? Могут потребоваться дополнительные процедуры или операции?
Полностью варикозную болезнь вылечить нельзя, поскольку это генетическое заболевание и оно сопровождает человека всю жизнь. Но, те поражения, к которым приводит варикоз, можно убрать на довольно продолжительное время или даже навсегда. Варикозная болезнь сама по себе не опасна, опасно варикозное расширение вен. Именно оно является угрозой тромбообразования, вернее их отделения и миграции в легочную артерию. В зависимости от объема этих отделившихся тромботических масс, может решиться вопрос инвалидизации или даже жизни человека. Бывает, что после хирургического вмешательства по поводу магистральных вен, через какие-то интервалы времени (чаще всего года) могут появляться вены, требующие коррекции. Такая дополнительная операция обычно осуществляется в объемах процедурного кабинета достаточно быстро.
Первая помощь при обострении грыжи позвоночника
Лечить грыжу межпозвоночного диска надо сразу после появления первых симптомов обострения. Так избавиться от боли проще и легче.
Первая помощь при обострении такая:
- Если больно сидеть/стоять, надо лечь на спину. Так вы снимите нагрузку с позвоночника, которая равномерно распределится по телу.
- Выпейте анальгетик – Анальгин, Парацетамол, Аспирин. Хороший эффект дает Диклофенак, но его надо пить только после консультации с врачом.
- Примите миорелаксанты – устраняют спазмы за счет снижения тонуса мышц (Мидокалм, Сирдалуд, Тизалуд).
- Приложите холод, если обезболивающих средств под рукой нет, к больному участку на 10 мин. Чтобы не получить ледяной ожог, предварительно оберните лед слоем ткани. Если есть проблемы с почками, лед прикладывать к пояснице нельзя.
- Иммобилизируйте больной участок. Если у вас есть специальный полукорсет или воротник, наденьте их. Эти приспособления снимут нагрузку с позвоночника, снизив интенсивность боли.
Категорически запрещены прогревающие процедуры, которые усилят воспаление и боль. Тепло можно использовать на этапе ремиссии и только после консультации с врачом.
Причины острой боли при грыже в поясничном отделе
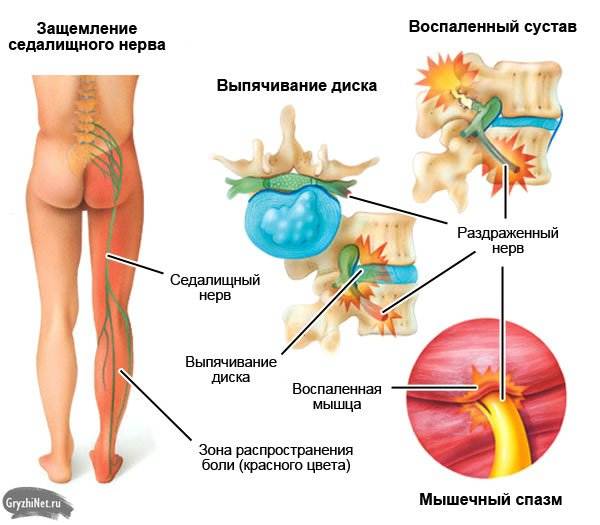
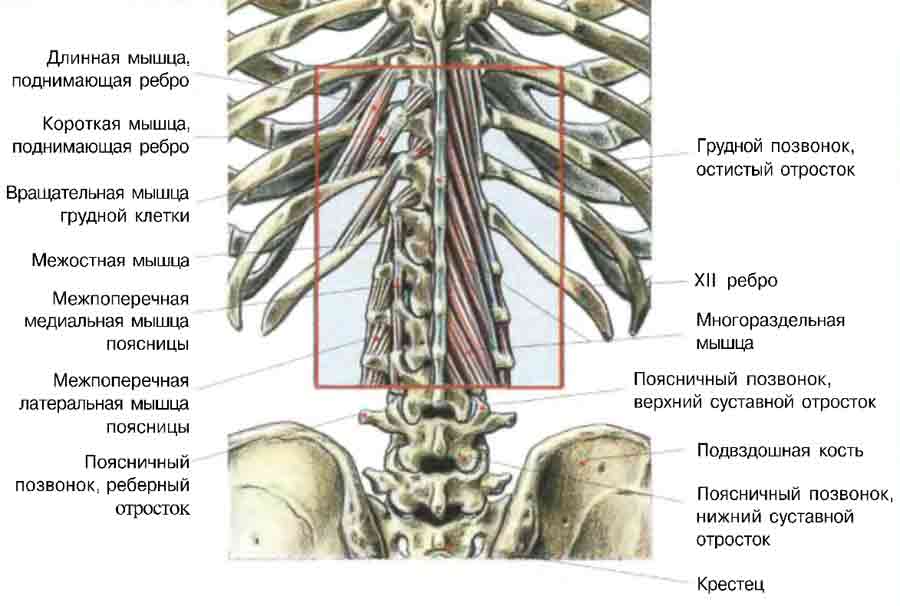
Прежде всего: потерявший свою форму межпозвоночный диск источником боли не является. Диск может разорваться даже целиком. Его наружные, циркулярные фиброзные слои перестают удерживать внутреннее пульпозное ядро, которое находится под высоким давлением, а содержимое диска вываливается за его пределы. Так из протрузии формируется грыжа. Но сам диск, так же, как и любая хрящевая ткань в организме, не способен чувствовать боль. Хрящевые образования не иннервируются, поскольку в противном случае нервам пришлось бы находиться в постоянном движении, с риском попасть между дисками. По той же причине хрящи, как границы скелета, обладающие подвижностью, лишены и кровеносных сосудов.
Поэтому источником боли является другие структуры:
- первый из них — это глубокие связки, которых постоянно касается грыжевое выпячивание;
- второй компонент — это нервные корешки, которые входят в спинной мозг и выходят из него на уровне каждого сегмента, которые имеют чувствительную и двигательную порции.
Сами нервные корешки также не могут воспринимать боль. Но если они будут испытывать интенсивное сдавливание протрузией, или, тем более грыжей, то это приведет к развитию асептического воспаления.
Это воспаление будет иметь тот же самый характер, как мозоль на пятке, которая образовалась в результате постоянного натирания обувью. Постоянное механическое раздражение нервных корешков приводит к отеку, набуханию, их начинают сдавливать окружающие костные каналы и связки, и боль резко усиливается при каждом движении и сотрясении (особенно при интрафораминальных грыжах) такого отекшего нервного корешка. Именно поэтому боль и носят стреляющий и резкий характер;
у этой боли есть ещё и постоянный, ноющий компонент, который в большей степени обусловлен реакцией окружающих мышц.
Мышца умеет реагировать на боль только одним известным способом. Это сокращение. Если боль постоянна, то мышца находится в состоянии постоянного спазма, а избыточное сокращение лишает возможности крови и отводить от мышцы вредные вещества, образовавшиеся в результате ее жизнедеятельности. Прежде всего, это молочная кислота.
Поэтому при наличии раздражающего фактора, такого как протрузия или грыжа, мышца уплотняется, и постепенно впадает в состоянии постоянного, хронического спазма. Боль стимулирует сокращение, а постоянное сокращение усиливает эту боль. Образуется замкнутый порочный круг.
Таким образом, в патогенезе острой боли в пояснице при протрузии или грыже можно выделить несколько компонентов: связки, отёк корешков и реакция мускулатуры, которая формирует ноющую боль, которая сохраняется на долгое время. Как же можно справиться с этой комплексной и многогранной болью?
Эффективное средство с сабельником
В терапевтических целях при грыже шейного отдела позвоночного столба можно прибегнуть к помощи трав и растений. Они оказывают болеутоляющее и противовоспалительное действие.
Помогает при межпозвоночной грыже средство на основе сабельника:
- Берем измельчённое растение, засыпаем в ёмкость из стекла и добавляем туда водку в объёме 1 литр.
- Затем плотно закрываем полученную смесь крышкой и оставляем настаиваться в тёмном месте в течение 3 недель.
- Когда средство настоится, его нужно процедить, после чего настойку надо принимать внутрь 3 раза в сутки по 1 столовой ложке.
- Прием средства нужно продолжать до стабилизации состояния.
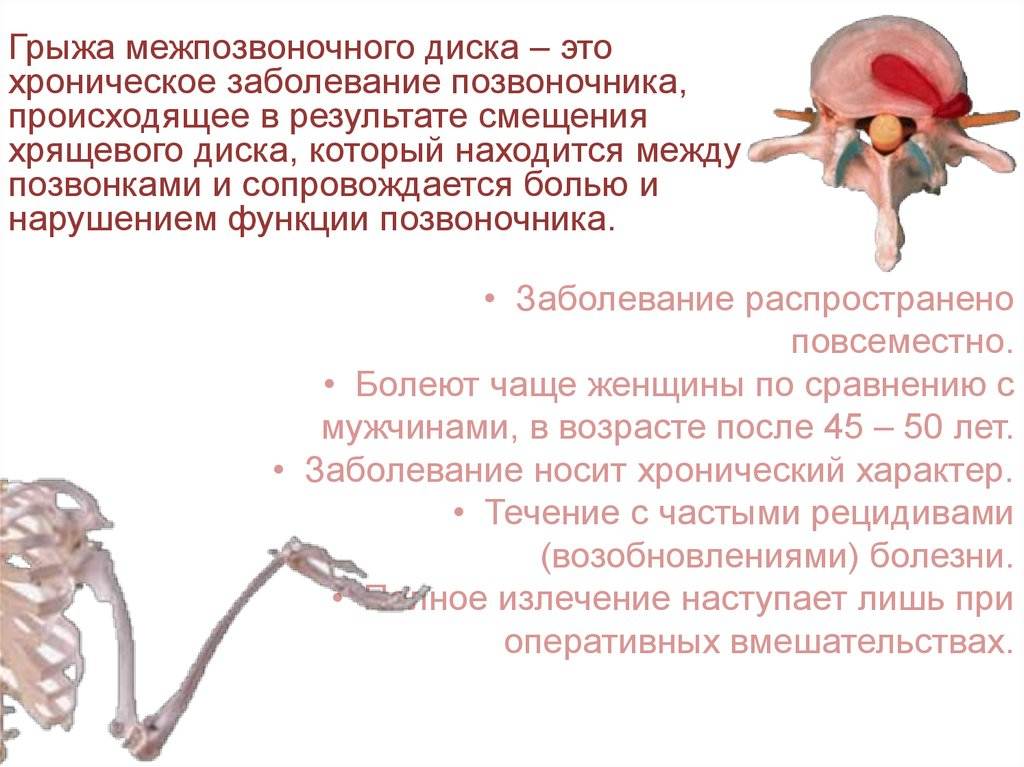
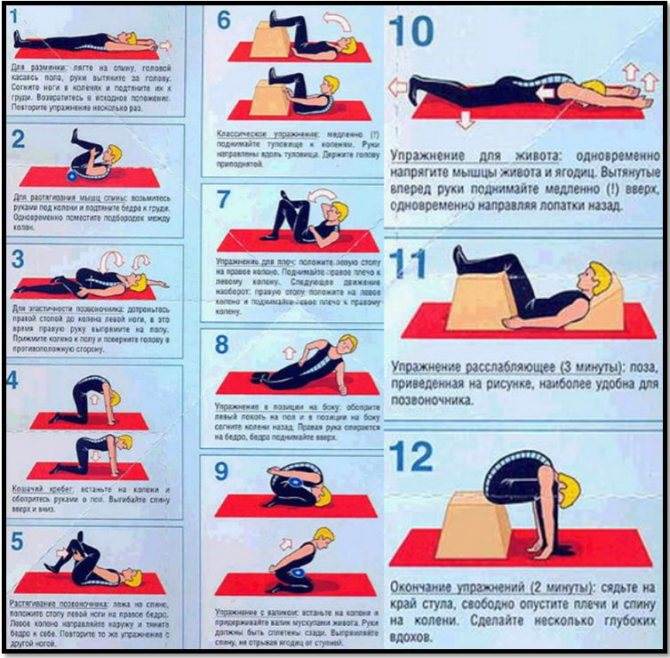
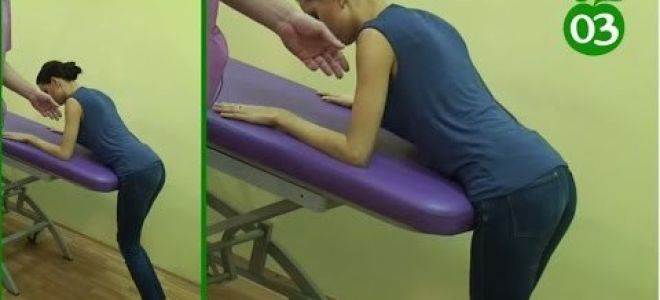
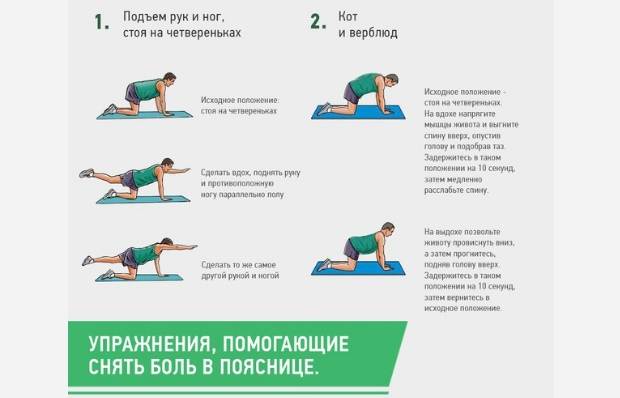
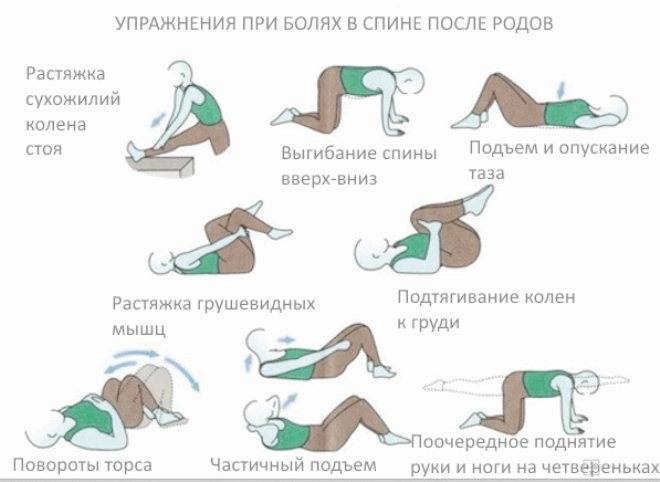
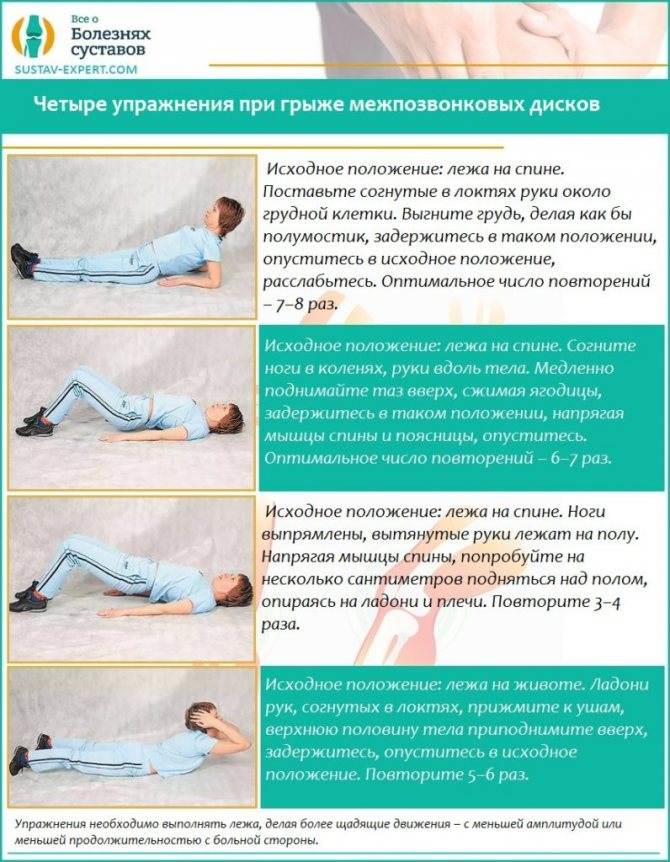
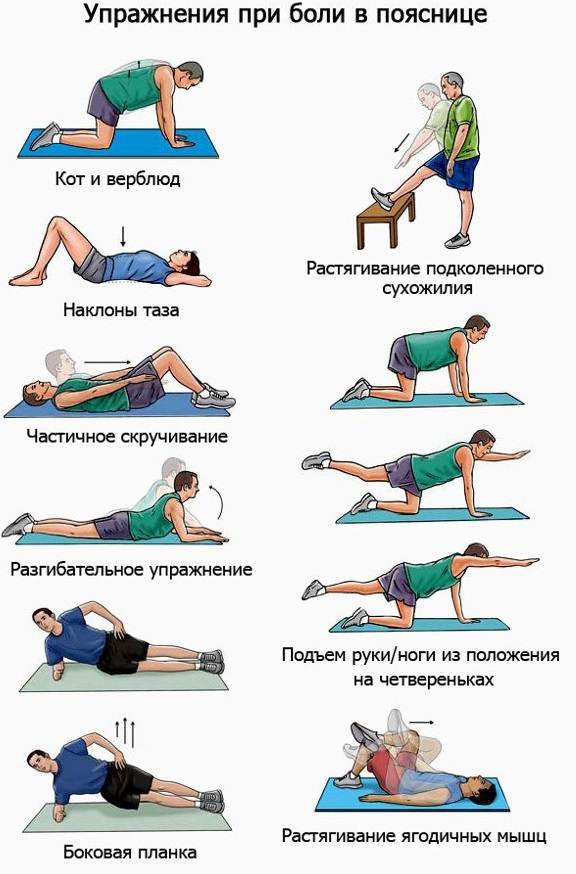
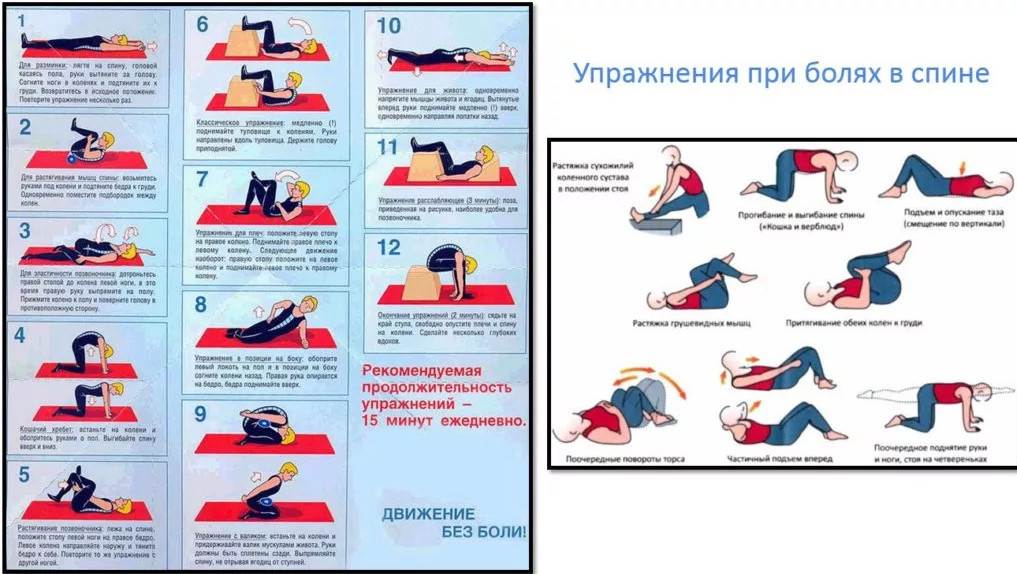
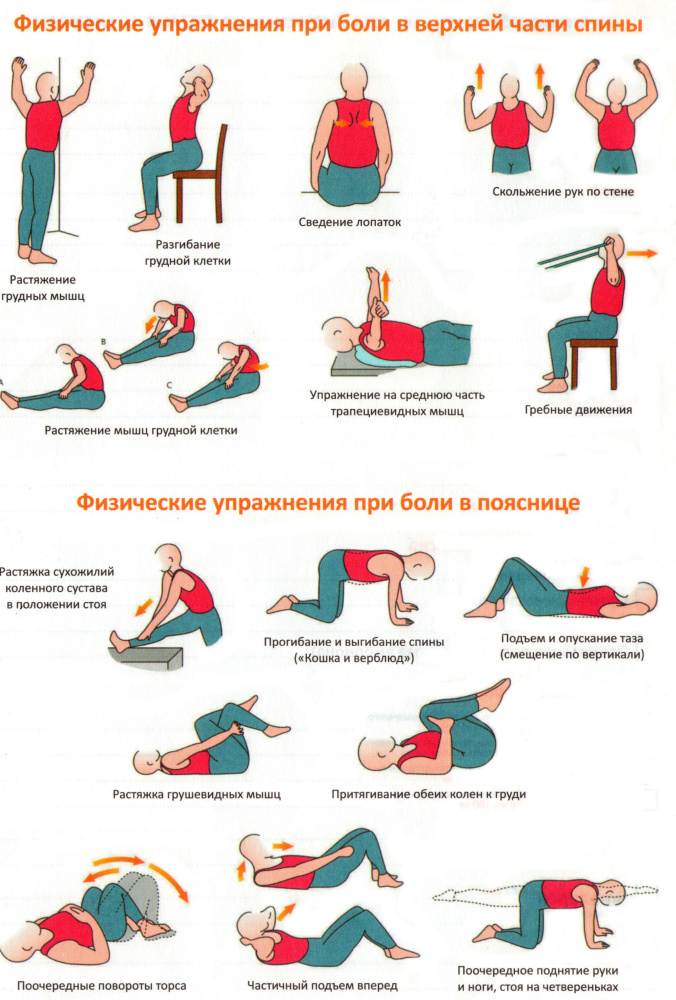
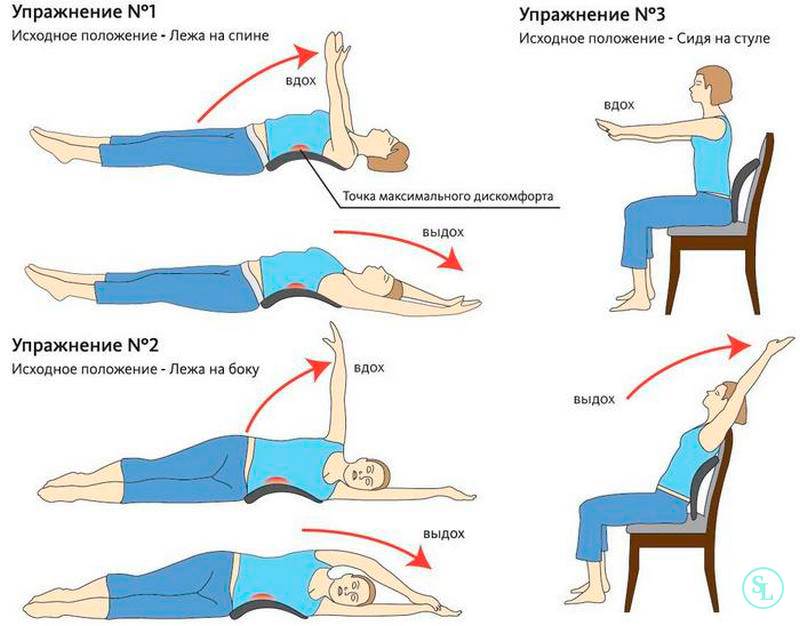
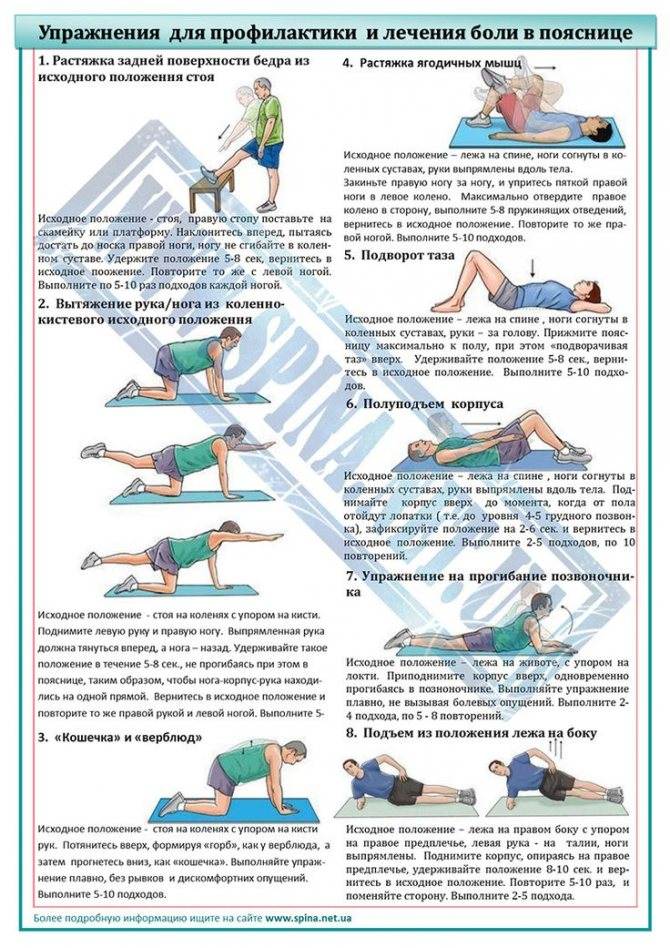
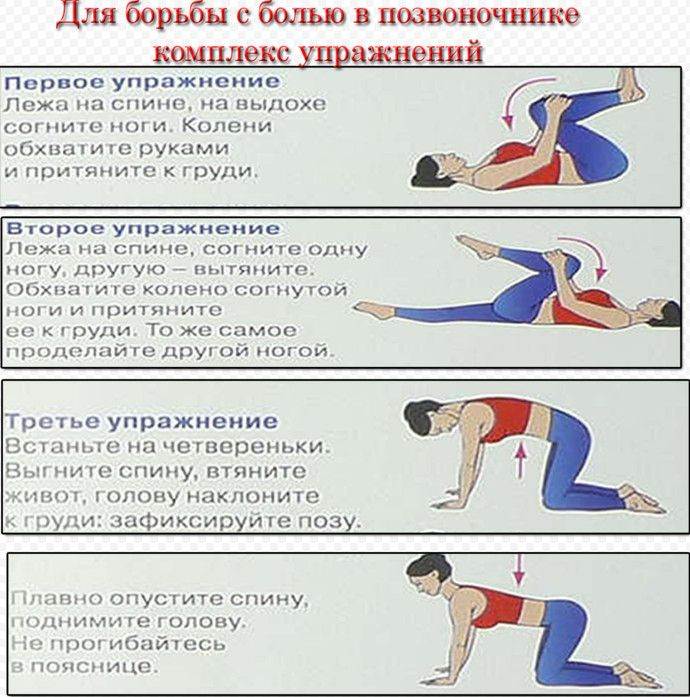
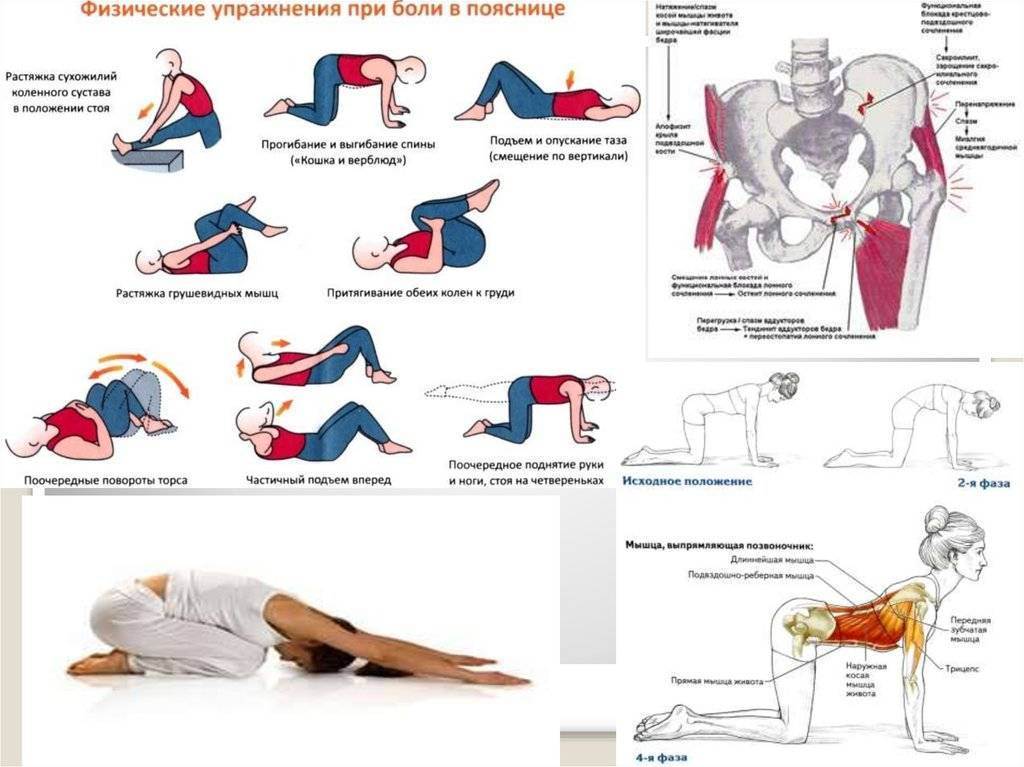
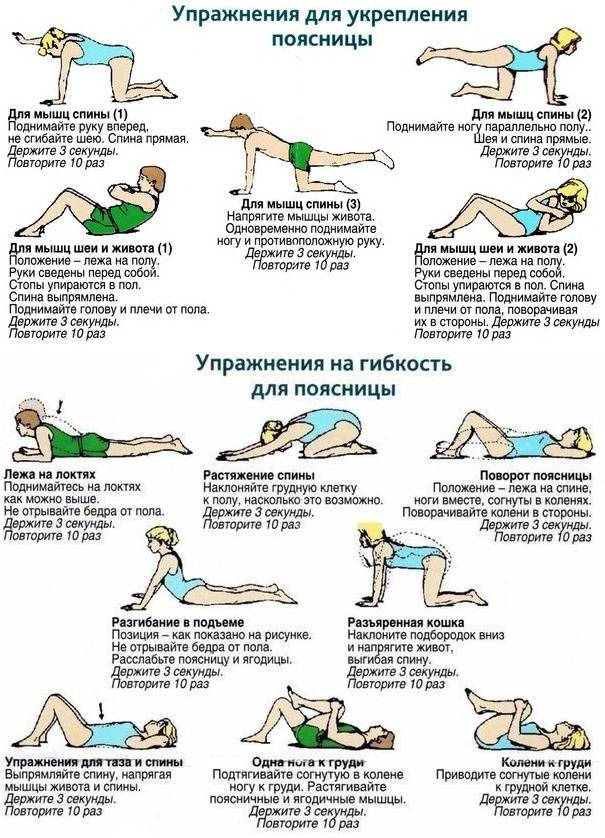
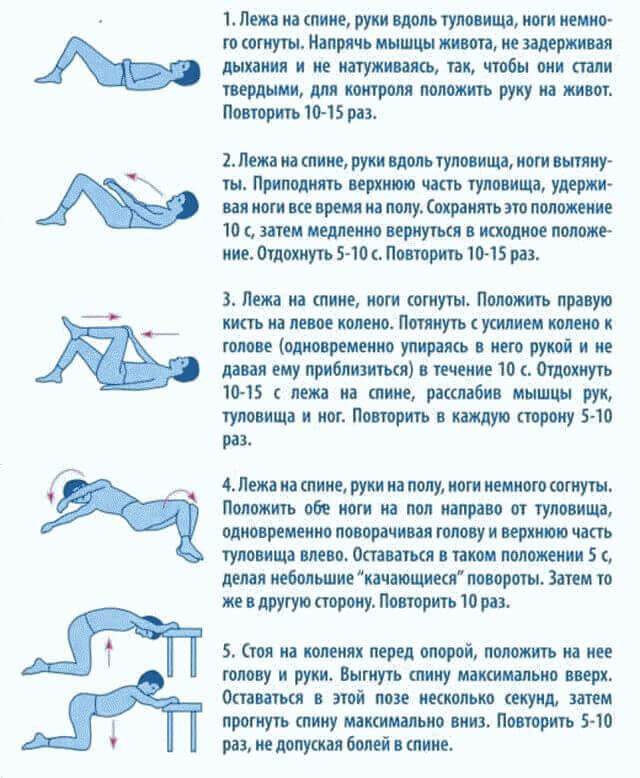
ЛФК при грыже поясничного отдела
Лечебная физкультура (ЛФК, лечебная гимнастика) всегда входит в состав комплексного лечения грыжи позвоночника поясничного отдела. Начальный комплекс упражнений для ежедневных тренировок вводят сразу после стихания сильных болей. Лечебные эффекты ЛФК:
- устраняется напряжение мышц спины;
- улучшается кровообращение, лимфоотток;
- активизируется обмен веществ и восстановление тканей;
- восстанавливается подвижность позвоночного столба.
Упражнения для восстановительного лечения
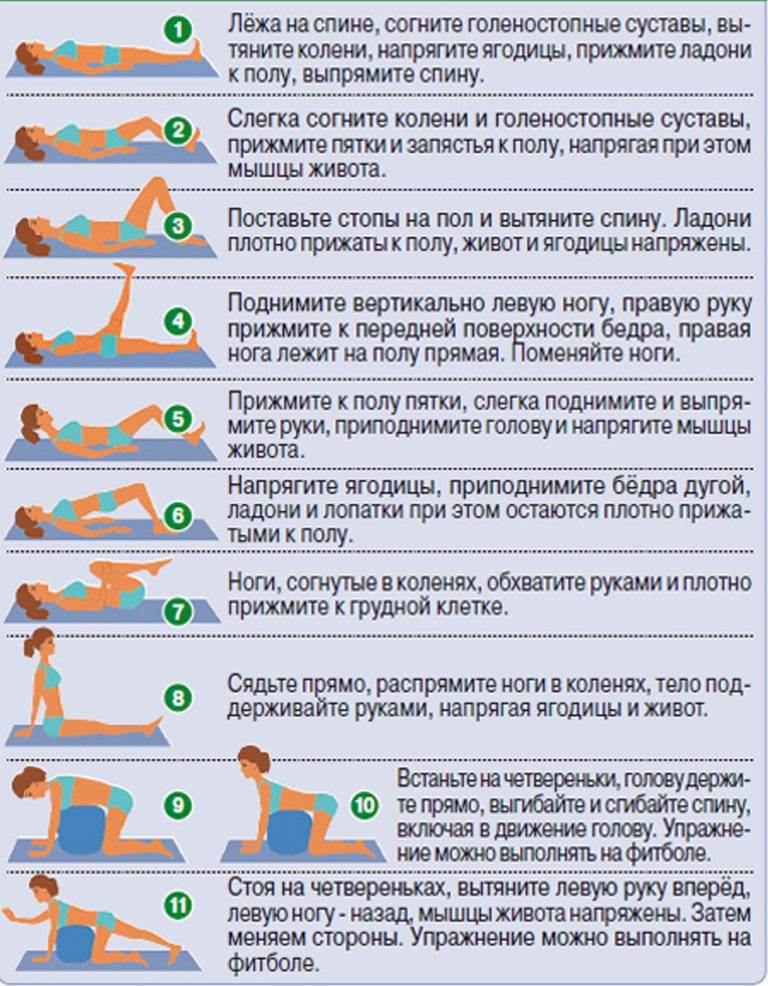
Рекомендуемые упражнения при грыже поясничного отдела позвоночника:
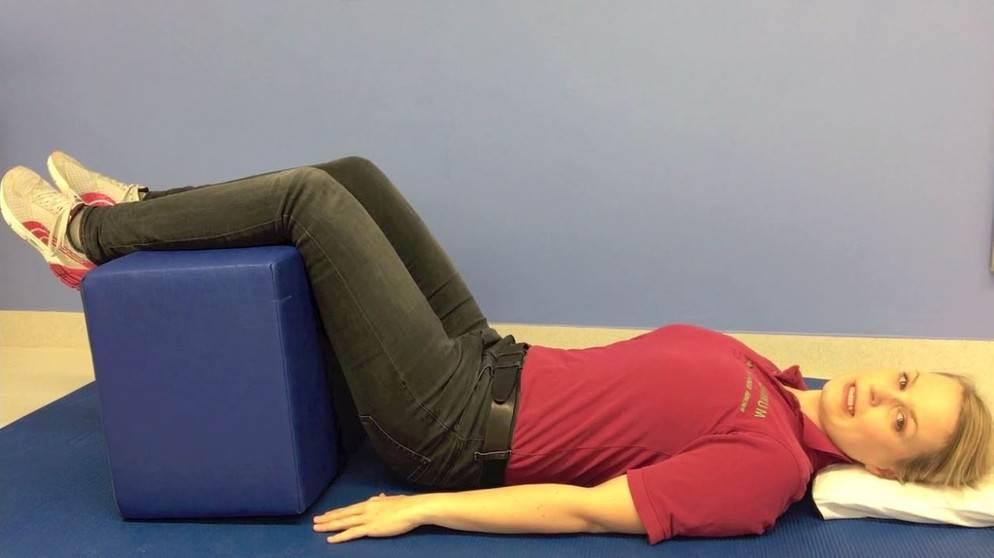
- лечь на спину на твердой поверхности, руки вдоль тела; 10 раз медленно напрячь мышцы спины, поясницы и ягодиц, зафиксировать тело в таком положении на 5 секунд, затем быстро расслабить; повторить 10 раз; через неделю занятий постепенно наращивать время фиксации и количество подходов;
- из положения лежа на спине приподнять спину, поясницу и таз и оставаться в таком положении 5 секунд, затем принять исходное положение и расслабиться; повторить 10 раз; через неделю занятий постепенно наращивать время подъема и напряжения и количество подходов;
- в положении лежа на спине согнуть одну ногу в колене, притянуть ее к груди (насколько это возможно без боли), затем вытянуть и повторить упражнение с другой ногой; постепенно наращивать количество безболезненных подходов.
Что делать нельзя:
- бегать, прыгать и быстро ходить – это приведет к тряске и прогрессированию грыжи;
- выполнять упражнения с гантелями и любыми другими тяжестями – создается дополнительное давление на позвоночник;
- выполнять упражнения с резкими поворотами, скручиванием туловища;
- подтягиваться на перекладине – вес собственного тела будет травмировать позвоночник;
- ездить на велосипеде, длительное время находиться за рулем
При сильных болях нужно лежать на спине на твердой поверхности со слегка согнутыми в коленях ногами; заниматься гимнастикой нельзя; после того, как боли начинают стихать, можно приступать к выполнению легких упражнений под контролем боли: как только она нарастает, упражнение нужно прерывать.
Лучше всего, если комплекс специальных упражнений для зарядки будет согласован на консультации с врачом и первые занятия пройдут под контролем инструктора ЛФК. Если зарядка будет проходить без боли, в последующем занятия можно проводить дома, постепенно наращивая их интенсивность.
Еще о методах лечения читайте в нашей статье “Лечение грыжи поясничного отдела без операции”.
Причины возникновения боли
Связь между заболеваниями ЖКТ и болью в спине можно объяснить такими причинами:
- Язвенная болезнь желудка и двенадцатиперстной кишки. Чаще всего, боль в желудке отдает в спину при пенетрирующей язве желудка. С этой патологией чаще сталкиваются мужчины среднего и пожилого возраста. К предрасполагающим факторам относится нерациональное питание, частое воздействие стрессового фактора, злоупотребление алкоголем. Важную роль в развитии язвенной болезни желудка играет наследственный фактор. Кроме того, спровоцировать развитие язвы желудка может длительное употребление нестероидных противовоспалительных препаратов, Резерпина, глюкокортикостероидов, ацетилсалициловой кислоты, кофеина. В 80% случаев, язва желудка развивается под влиянием бактерии Хеликобактер Пилори, которая в процессе своей жизнедеятельности нарушает защитные механизмы слизистой оболочки желудка и делает её уязвимой перед кислотной средой. При язвенной болезни желудка болевой синдром в области спины чаще локализуется в поясничном или грудном отделе. В отличие от заболеваний позвоночника, при язвенной болезни желудка боль локализуется не только в области спины, но и непосредственно в области расположения желудка. Болевые ощущения возникают через 30-60 минут после приёма пищи, а также в ночное время суток, в промежутке между 23 и 3 часами ночи. Кроме боли в спине, о нарушении функционального состояния желудка говорят такие симптомы, как изжога, отрыжка с привкусом кислого, тошнота, рвота, хронические запоры. Период обострения язвенной болезни желудка приходится на межсезонье.
- Острый холецистит. Острое воспаление желчного пузыря чаще возникает по причине застоя желчи, с последующим образованием камней в желчном пузыре. К второстепенным причинам возникновения острой формы холецистита относится бактериальная инфекция (кишечная палочка, стафилококки и стрептококки). К главным признакам острого холецистита относится острая боль в правом подреберье, а также боль, которая распространяется на подключичную область с правой стороны, плечо, поясницу, лопатку, живот. К дополнительным симптомам данного состояния относится повышенная температура, тошнота, общая слабость. При запущенном течении болезни наблюдается пожелтение кожных покровов, напряжение мышц брюшного пресса. В лабораторных анализах наблюдается ускорение СОЭ. Лечение острого холецистита в 80% случаев проводится хирургическим способом. Если данное состояние протекает в гангренозной или гнойной форме, то выполняется удаление желчного пузыря.
- Хронический панкреатит. При хроническом воспалительном процессе в поджелудочной железе нарушается процесс выработки ферментов, что отражается на общем состоянии человека. Боли в ЖКТ отдающие в спину опоясывающего характера могут сигнализировать о наличии проблем с поджелудочной железой.
Как лечить грыжу шейного отдела позвоночника
При грыже в шейном отделе позвоночника проводится комплексное лечение, причем подбор используемой методики осуществляется только врачом. Средняя продолжительность терапии составляет от 3 месяцев до полугода. В случае, когда по окончании этого времени никаких изменений не происходит, прибегают к оперативным способам лечения.
Лечение грыжи шейного отдела позвоночника безоперационными способами будет эффективным, если все методики использовать комплексно. Медикаментозные средства в сочетании с лечебной физкультурой, массажем и другими процедурами способствуют:
- устранению болевого синдрома;
- снятию мышечного спазма;
- активизации лимфотока и кровообращения в поврежденной области;
- замедлению процессов разрушения в тканях позвоночного столба;
- укреплению мышечной ткани в шее и верхних отделах спины.
Помимо медикаментов и прочих методов традиционной медицины, можно использовать народные средства, но обязательно после консультации с врачом.
Если несвоевременно обратиться к помощи специалиста, есть риск развития таких осложнений:
- радикулита шейной области хронического течения в сопровождении ноющих либо резких болей постоянного характера;
- головных болей и головокружений из-за недостаточного питания головного мозга кровью;
- при сильно запущенном состоянии возможно расстройство мозговой активности в виде ухудшения внимания, памяти, нарушения походки;
- защемления тканей в спинномозговом канале, что чревато онемением, а иногда и параличом определенных участков тела;
- у пациента не будет возможности полноценного выполнения поворотов и наклонов головой;
- при более тяжёлом случае на фоне позвоночной грыжи шейного отдела может развиться ишемический инсульт. Клетки мозга отмирают из-за недостаточного поступления крови к тканям.
Лечение народными средствами
Грыжа шейного отдела – это достаточно опасная болезнь. В шейной области расположены множественные нервные окончания. Современные медики смогли значительно продвинуться в терапии данной патологии. При своевременном выявлении проблемы для её устранения, помимо лекарств и других традиционных методов, можно прибегнуть к помощи средств нетрадиционной медицины.
Лечение народными средствами обладает такими преимуществами:
- Используемые ингредиенты продаются в любых аптечных пунктах либо продуктовых магазинах.
- Компоненты, используемые для приготовления таких лекарств, стоят довольно дешево. При этом средства получаются очень эффективными.
- Продукты, необходимые для подобных препаратов, являются универсальными.
Лекарства, приготовленные в домашних условиях, почти не обладают противопоказаниями. Исключением является только наличие личной непереносимости определенных компонентов.
Грыжа шейного отдела сопровождается сильным болевым синдромом, нарастающим во время поворотов головой и движением шеей. Для устранения малоприятных ощущений можно прибегнуть к помощи компрессов с конским жиром:
- Нужно взять жир в небольшом количестве, подогреть до комнатной температуры, смазать им небольшой кусок марли и приложить на область, где расположена грыжа.
- Для усиления оказываемого эффекта поверх марли с жиром следует положить полиэтиленовую плёнку, а затем намотать тёплый шерстяной шарф или платок.
- Начальное ослабление боли пациент начнет ощущать буквально спустя пару часов после постановки компрессов. Специалисты советуют выполнять данную процедуру перед сном и оставлять до утра.
- Подобную процедуру можно выполнять максимум в течение 5 суток, затем нужно на некоторое время прервать лечение.
Чтобы усилить эффект конского жира, подготовленного для постановки компресса, его можно смешать с пихтовым маслом. Этим же средством можно пользоваться для проведения массажа при болезненных ощущениях в шейной области позвоночника. Вместо пихтового масла, можно к конскому жиру добавить натуральный мёд либо мумиё.
Следует заметить, что выполнение медового массажа способствует:
- устранению болевого синдрома;
- нормализации кровообращения в области поражения;
- насыщению тканей витаминными и минеральными веществами.
Благодаря такому эффекту значительно улучшается самочувствие пациента.
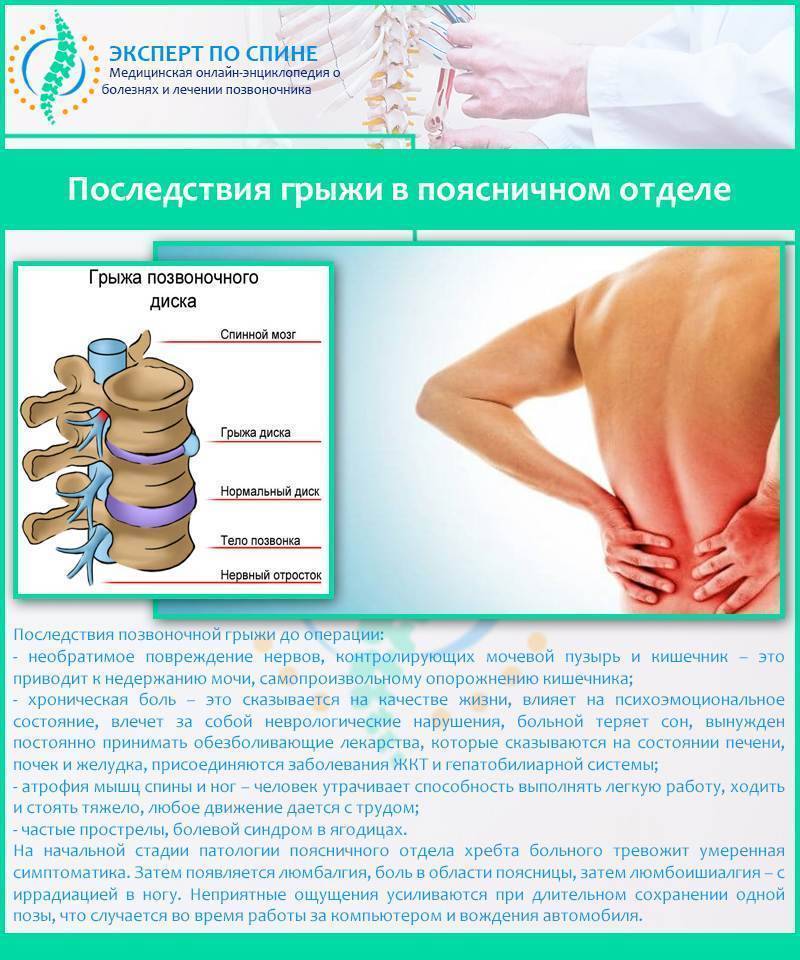
Возможные осложнения
К числу наиболее
серьезных опасностей, которые таит в себе поясничная грыжа, относится нарушение
снабжения нервами тазовой области и нижних конечностей. При этом у пациента
могут наблюдаться следующие симптомы:
- Значительное ухудшение чувствительности в области ног и промежности;
- Боли приобретают слишком интенсивный характер;
- Мышечная слабость в нижних конечностях и заметное изменение походки;
- Тяжелые нарушения в работе мочевыделительной системы;
- Развитие импотенции у мужчин, отсутствие сексуальной активности – у женщин.
При наличии одного или
нескольких вышеуказанных признаков, необходимо как можно быстрее обратиться за
помощью к специалисту по нейрохирургии. В данном случае эффективность
консервативных методик считается нулевой. От того, насколько серьезно вы
отнесетесь к этой проблеме и насколько своевременно посетите медицинскую
клинику, зависит возможность восстановления здоровья позвоночника в поясничном
отделе.
Когда нужно оперировать?
Согласно общепринятому подходу, с симптомами межпозвоночных грыж можно бороться консервативными методами в течение 6–12 недель. Если за это время состояние больного не улучшается, скорее всего, потребуется хирургическое лечение.
Вопрос о необходимости операции может встать в следующих случаях:
- Если человека беспокоят очень сильные боли, такие, что он почти не может стоять, ходить, заниматься привычными делами.
- Нарастают неврологические расстройства: слабость в определенных группах мышц (например, в ногах), нарушение чувствительности (онемение, которое может сопровождаться неприятным покалыванием, ощущением, как будто по коже «ползают мурашки»).
- Нарушение контроля над функцией кишечника, мочевого пузыря. Это может проявляться, например, в виде недержания мочи или задержки мочеиспусканий.
Боль в пояснице, седловидная анестезия (онемение в области ануса, внутренней и задней поверхностей бедер), нарушение контроля над мочеиспусканиями и дефекацией, — проявления серьезного состояния, известного как синдром конского хвоста. Это — показание к операции.
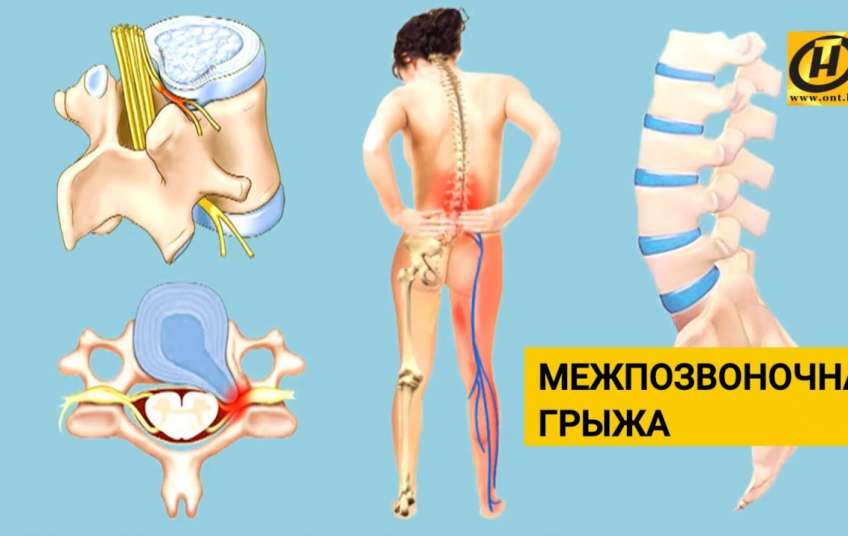
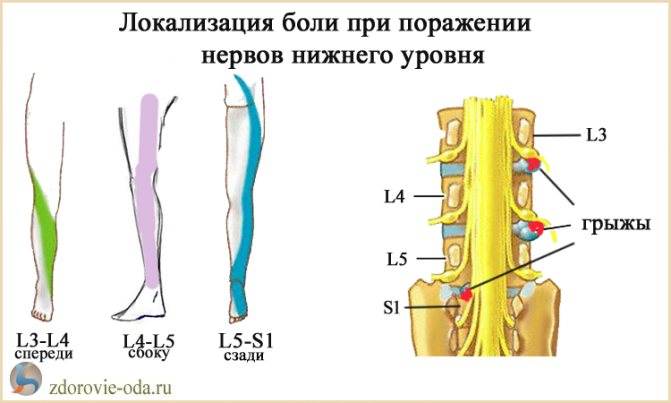
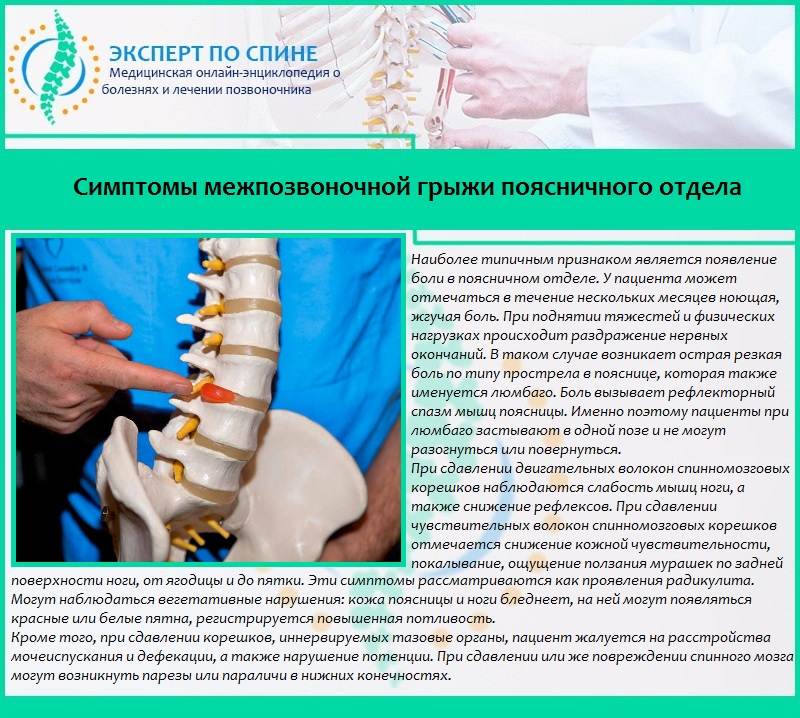
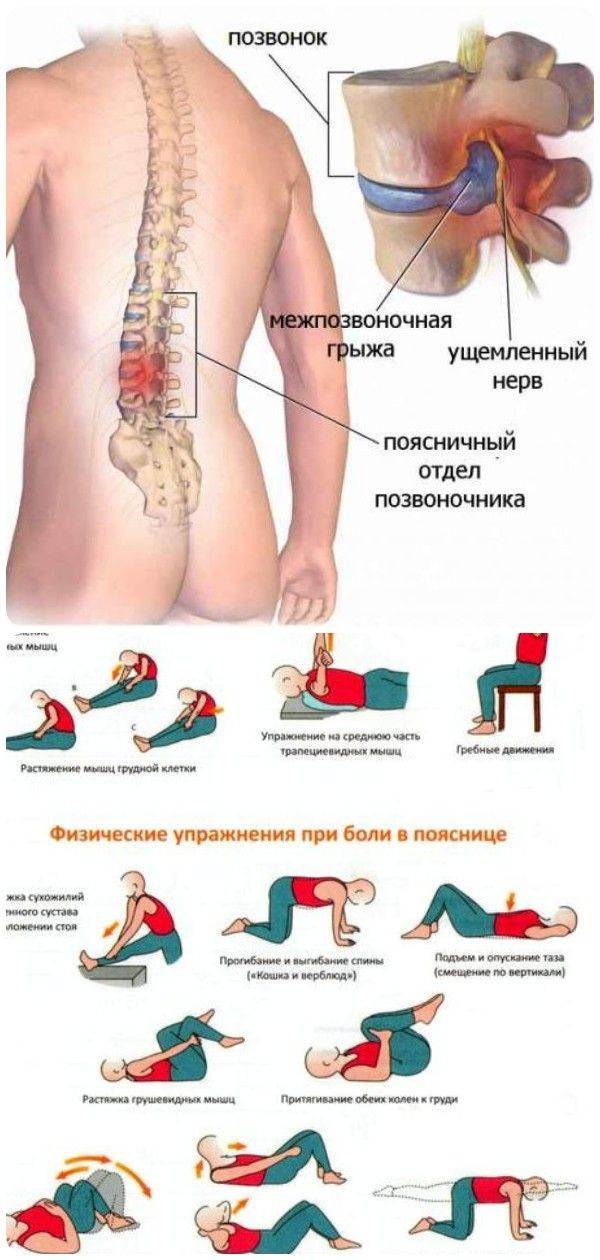
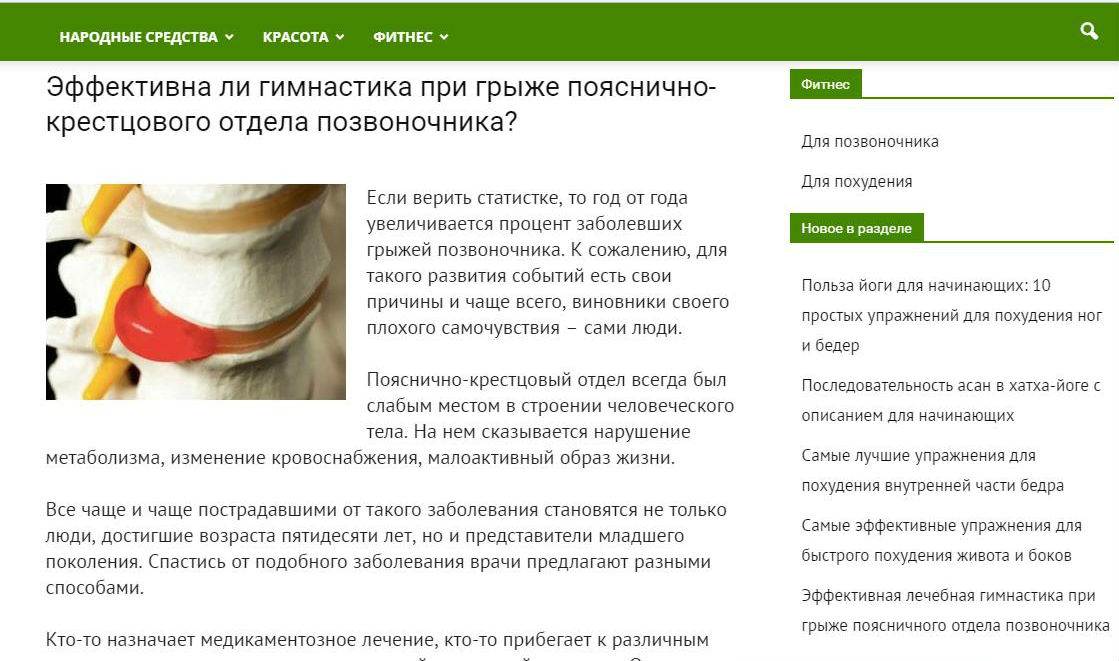
Как возникает межпозвонковая грыжа поясничного отдела?
Межпозвонковый диск имеет
вид небольшого цилиндра, сформированного из соединительной ткани. С внешней
стороны его защищает фиброзное кольцо, во внутренней его части — располагается вещество,
обладающее повышенной упругостью и способное придавать пружинистость
позвоночнику.
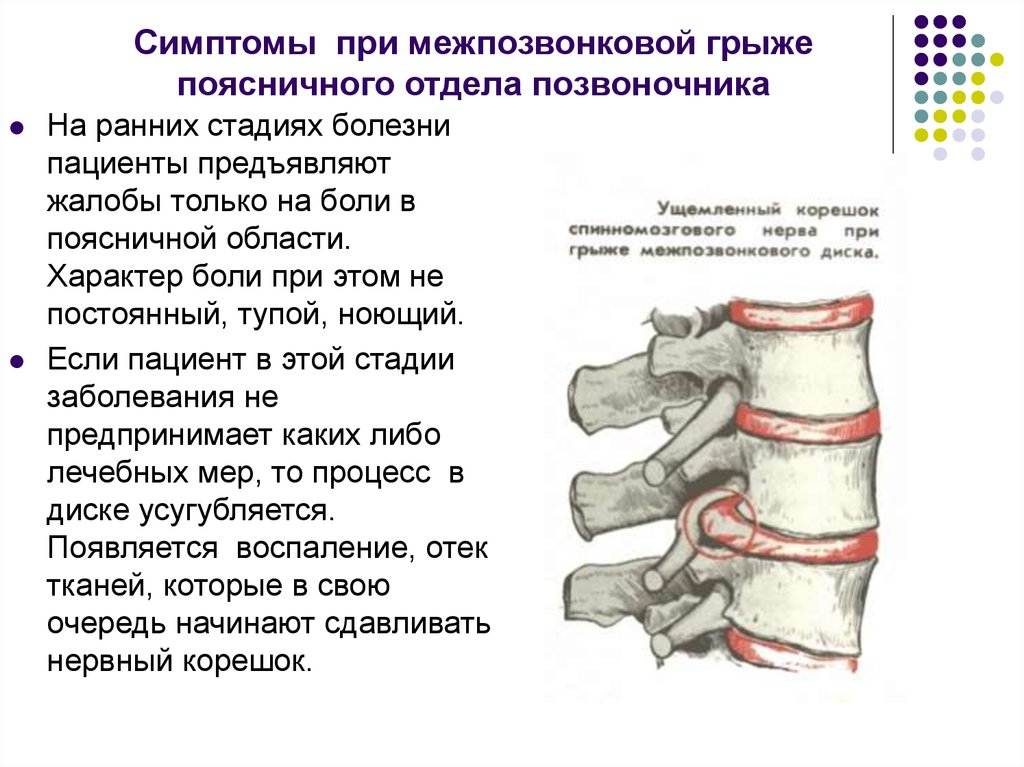
В случае, если межпозвоночный диск подвергается регулярному негативному воздействию или травмам, то фиброзное кольцо может утрачивать свою прочность и в области него могут возникать трещины. Как следствие, пульпа, расположенная в его внутренней части, может выступать за границы фибры. Чаще всего этот процесс носит название «поясничная грыжа» и развивается в соответствующем отделе позвоночника.
Возникновение какого-либо
дискомфорта в данной области обусловлено защемлением нервных окончаний лишней
пульпой.
Почему и как возникает обострение грыжи
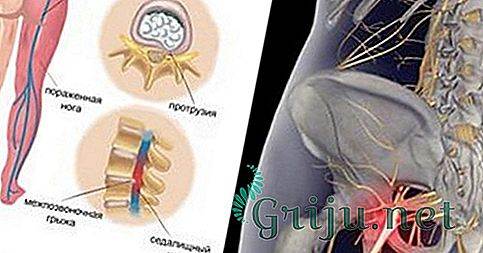
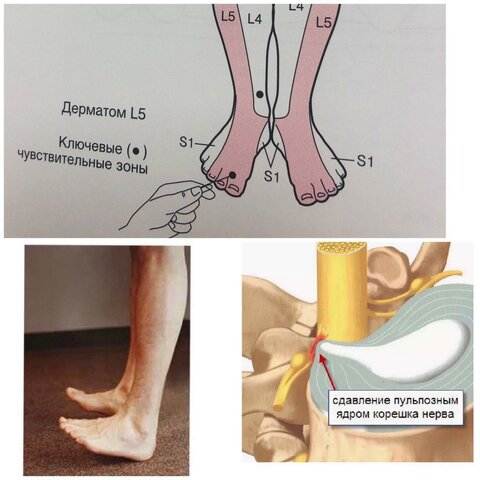
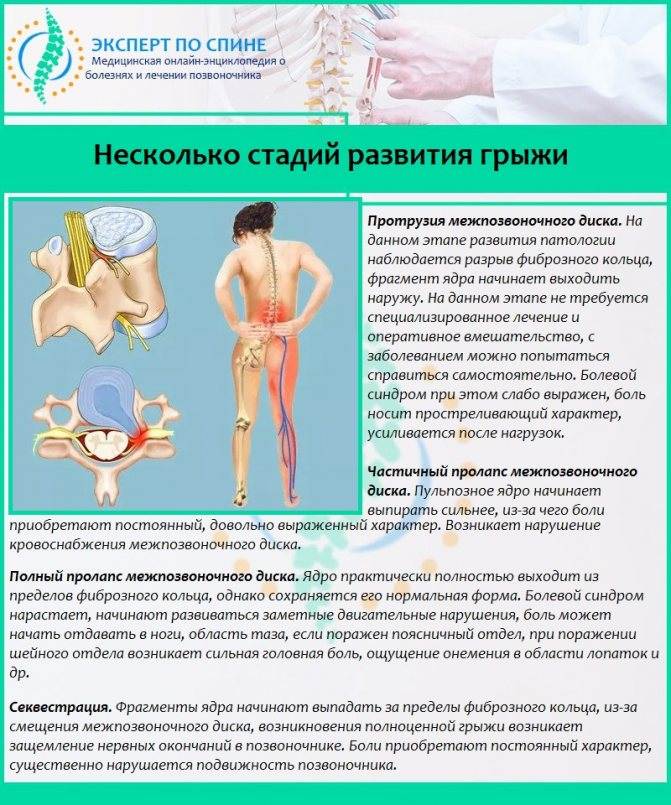
При грыже острая боль в спине появляется, когда повреждается диск, соединяющий позвонки. Его фиброзная оболочка разрушается и наружу выходит содержимое – пульпозное ядро, которое может быть прикрепленным к диску или полностью оторваться от него. Это очень опасно. Выпячиваясь, ядро пережимает спинной мозг, состоящий из нервных волокон. В зависимости от того, какой нерв защемляется, та часть тела и болит.
Дополнительно развиваются воспалительные реакции, происходит спазм мышц, сосудов, что приводит к отечности тканей. В результате давление на нервы увеличивается, болевой синдром усиливается. Из-за замедления кровотока регенерация тканей снижается, ухудшается поставка питательных веществ к поврежденным дискам.
Со временем наступает ремиссия – пульпозное ядро втягивается назад, боль отступает. Тем не менее, фиброзная оболочка остается хрупкой, с дефектами, поэтому возможно обострение грыжи при:
слишком сильном давлении на поврежденный диск;
поступлении малого количества питательных веществ к диску из-за плохого кровотока.
Причины обострения
Спровоцировать обострение грыжи могут такие факторы:
- травма позвоночника (падение на спину);
- малоподвижный образ жизни;
- резкое движение после долгого неподвижного движения;
- возрастные дегенеративные изменения в тканях диска, кровеносных сосудах (атеросклероз);
- беременность;
- лишний вес;
- неправильное питание;
- генетическая предрасположенность;
- нарушение метаболизма;
- поднятие тяжестей (больше 5 кг).
Применение чеснока и каланхоэ при межпозвоночной шейной грыже
При межпозвоночной грыже шейного отдела помогает чесночный компресс. Для проведения процедуры нужно следовать такому алгоритму:
- Берем чеснок в количестве 300 граммов, чистим и измельчаем до кашицеобразного состояния с помощью мясорубки или блендера.
- Подготовленную кашицу заливаем водкой либо самогоном в количестве 250 мл. Затем закрываем ёмкость плотно крышкой и ставим настаиваться в тёмном месте в течение 10 дней.
- Для постановки чесночного компресса готовым настоем надо пропитать кусочек марли и приложить на пораженный участок. Продолжительность процедуры – 1 час.
- Когда время процедуры закончится, обрабатываемую зону следует протереть сухой тканью. Увлажнять кожные покровы запрещено. Спустя сутки процедура проводится повторно.
Почти у каждого дома на окне стоит горшок с каланхоэ. Это комнатное растение помогает справиться с малоприятными признаками шейной грыжи.
Для постановки компресса нам потребуются листочки каланхоэ. Рассмотрим пошаговый процесс приготовления:
- Вымытые листья нужно измельчить с помощью мясорубки.
- Полученная кашица выкладывается на марлю и прикладывается на пораженный участок.
- Компресс надо ставить перед сном и оставлять до утра.
- Продолжительность терапевтического курса – минимум 14 дней.
Отказываться от лечения не следует даже при улучшении самочувствия раньше, чем будет завершен курс. Только при полном завершении терапевтического курса можно достичь желаемых результатов.
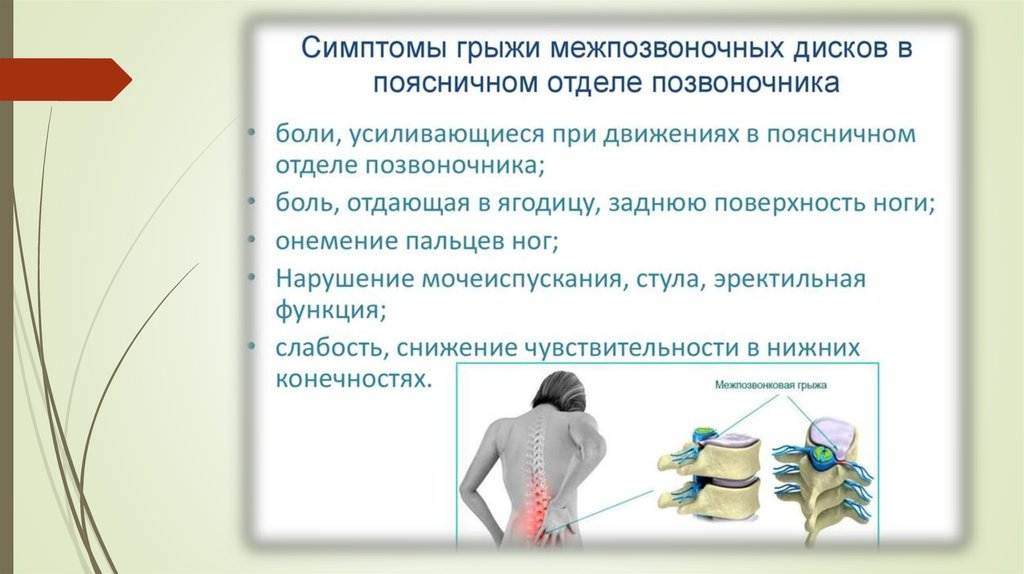
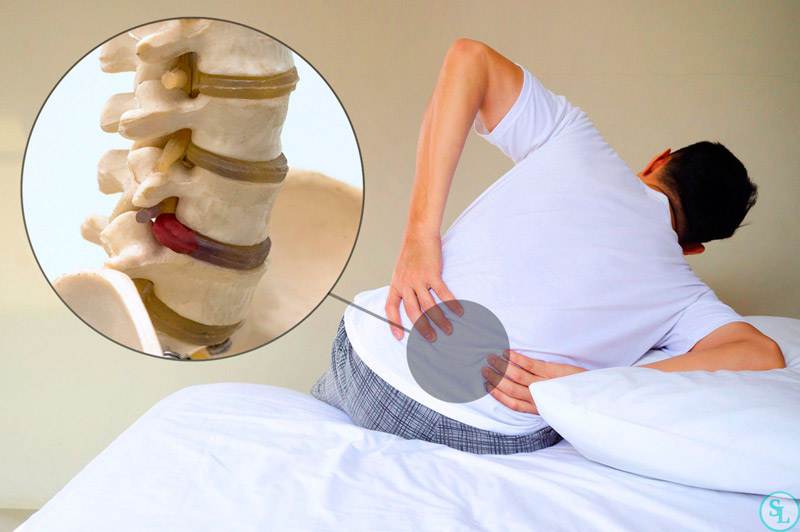
Боли при поясничной грыже позвоночника
Виды боли при грыже поясничного отдела позвоночника:
- Люмбаго (прострел) – возникновение острой внезапной боли в поясничной области, связанной с каким-то физическим движением, вызвавшим смещение межпозвонкового диска. Одновременно происходит мгновенный защитный спазм мышц спины, усиливающий боль. Признаки грыжи позвоночника поясничного отдела, осложненной люмбаго: больной застывает в той позе, в которой застала его боль. Приступ может продолжаться от нескольких минут до суток и пройти так же внезапно, как и начался или уменьшится под действием медикаментозной терапии. Причиной прострела чаще всего являются подъем тяжести или резкий поворот туловища, поэтому он чаще встречается у мужчин в молодом и среднем возрасте.
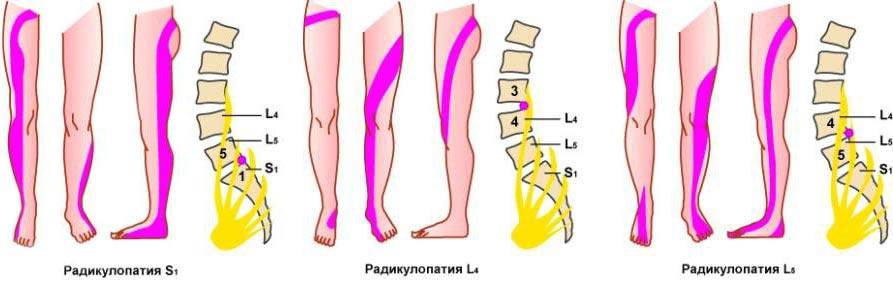
- Ишиас (пояснично-крестцовый радикулит) – внезапное ущемление поясничных корешков спинномозговых нервов. Продолжением корешков является седалищный нерв, расположенный в области ягодицы и задней поверхности нижней конечности. Основным симптомом межпозвоночной грыжи пояснично-крестцового отдела, осложненной ишиасом, является появление жгучей односторонней боли в ноге по ходу седалищного нерва.
- Постоянная или возникающая периодически болезненность в пояснице самого разного характера и интенсивности: ноющая, дергающая, острая, жгучая и т.д. в основном за счет раздражения нервных окончаний.
Как снять боль
Если прострел начался внезапно нужно:
- перестать двигаться или принять позу, способствующую уменьшению боли;
- попросить окружающих вызвать скорую помощь;
- если есть возможность, принять любой обезболивающий препарат (анальгин, диклофенак, парацетамол и т.д.);
- на поясницу нанести обезболивающую мазь (Вольтарен, Фастум-гель);
- если получится, лечь на пол на спину, согнув ноги в коленях и подложив под колени подушку.
Экстренная медицинская помощь:
- лечение начинается с внутримышечного введения любого обезболивающего средства из группы нестероидных противовоспалительных средств (НПВС) – диклофенак, нимесулид, ибупрофен кетопрофен и др.;
- одновременно вводят лекарство, снимающее спазм мышц поясницы (миорелаксант), например, Мидокалм;
- Нейромультивит (витамины группы В), усиливает обезболивающее действие остальных лекарств;
- если боль не снимается, лечение продолжают выполнением паравертебральной блокады: подкожно в место выхода спинномозговых корешков вводят раствор новокаина или лидокаина;
- если и это не помогает, лечение продолжают в условиях стационара, делают эпидуральную блокаду: вводят обезболивающее средство в эпидуральное пространство, расположенное между твердой оболочкой спинного мозга и позвонками.



![Грыжа позвоночника поясничного отдела [лечение и симптомы]](https://litmap.ru/wp-content/uploads/9/6/c/96c8526b581e2118bb4eb0f944c6569f.jpeg)









![Грыжа позвоночника поясничного отдела [лечение и симптомы]](https://litmap.ru/wp-content/uploads/6/c/c/6cc461af9103077f325b39144bdd66af.jpeg)